| Medicina | Medicina veterinara | Muzica | Psihologie | Retete | Sport |
Medicina
|
|
Qdidactic » sanatate & sport » medicina Tumorile pulmonare secundare (metastaze) |
Tumorile pulmonare secundare (metastaze)
TUMORILE PULMONARE SECUNDARE (METASTAZE)
Pe cale sanguina sau limfatica pot metastaza in plaman apoape toate tumorile primitive din alte organe: osteosarcomul, cancerul de san, de tiroida, de prostata, seminomul, melanomul, si altele. Dupa modul cum se imprastie matastazele in organism, se descriu trei tipuri de metastaze: tipul cav; tipul port; tipul pulmonar.
In tipul cav, celulele tumorale, ajung prin venele cave, in inima dreapta iar plamanul este primul filtru unde se pot opri aceste celule.
In tipul port, care este propriu organelor tubului digestiv, celulele tumorale, prin vena porta, ajung la ficat, care este primul filtru, apoi trec prin inima dreapta in plaman, al doilea filtru, si numai dupa ce au trecut prin inima stanga, sunt raspandite in restul organismului care formeaza al treilea filtru.
In tipul pulmonar, metastazele pleaca de la un cancer bronsic si se dezvolta tot in plaman.
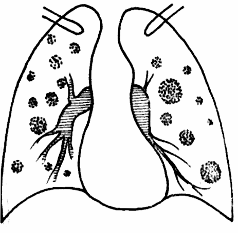
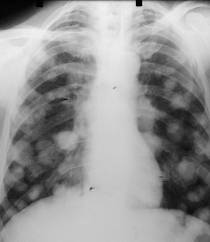
In raport cu forma metastazelor, in plaman pot aparea urmatoarele forme de metastaze: forma nodulara, forma miliara, forma mediastinala, forma de limfangita carcinomatoasa, forma mixta
Forma nodulara este caracterizata prin existenta unor opacitati multiple (5-30 si mai multe) de forma rotunda, cu marimea variabila de la cativa milimetri la cativa centimetri, la inceput izolate apoi conflueaza.
|
20
4
4
54
28
14