| Medicina | Medicina veterinara | Muzica | Psihologie | Retete | Sport |
Medicina
|
|
Qdidactic » sanatate & sport » medicina Diabetul zaharat |
 |
 |
Diabetul zaharat
A. Baze fiziopatologice
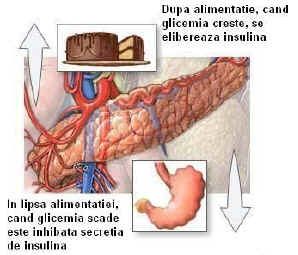
In metabolismul glucidelor valorile glicemiei reprezinta un parametru important. Aceste valori sunt, la oameni normali, a jeun, de 60-100 mg/100 ml sange (SI=3,33-5,55 mmol/l) (valorile difera dupa metoda folosita).
Homeostazia glicemica rezulta din efectele antagoniste a doua grupe de mecanisme, hiper- si hipoglicemiante, care functioneaza reflex. Mecanismele hipoglicemiante constau in secretia de insulina (cu efecte multiple) si in eliminarea excesului de glucoza prin urina, cand glicemia depaseste 1,8 g % (SI= 9,99 mmol/l). Mecanismele hiperglicemiante realizeaza cresterea glicogenezei si glucogenezei prin influente neuro-vegetative (simpatice) si neuro-endocrine (adrenalina, glucagon, corticosteroizi).
Patologia reglarii glicemiei cuprinde sindroame hiper- si hipoglicemice .
Dintre sindroamele hiperglicemice se remarca diabetul, prin frecventa si evolutie. El este datorit insuficientei secretiei insulinei de catre pancreas, datorita unor cauze complexe. Rezulta hiperglicemie, care determina o suita de alte tulburari caracteristice.
Depasirea pragului renal de reabsorbtie a glucozei (300-400 mg glucoza/minut) duce la glicozurie. Prezenta glucozei in urina tubulara actioneaza ca un diuretic osmotic, se produce poliurie, cu urina slab colorata si densitate peste 1020. Ca o consecinta a acesteia apare polidipsia dar si tulburari electrolitice. Neutilizarea glucozei, cresterea gluconeogenezei din preoteinele proprii si deshidratarea determina scaderea ponderala mai mare in diabetul juvenil. Denutritia determina polifagia.
Tulburarea metabolismului glucidic se repercuteaza asupra lipidelor care nu mai sunt metabolizate pana la CO2 si apa. In sange se acumuleaza corpii cetonici (acid -oxibutiric, acid acetilacetic, acetona) ceea ce determina scaderea rezervei alcaline (acidoza compensata) si a pH-ului sanguin (acidoza decompensata).
Diabetul zaharat
Etiologie: cauzele diabetului sunt mult discutate, o serie de factori predispozanti sau favorizanti avand rol important in aparitia bolii.
- Etatea: diabetul poate aparea la orice etapa din viata omului, incepand cu copliaria si terminand cu batranetea. Se va vorbi astfel de forma juvenila (12-15 ani) sau de diabetul de maturitate, cu frecventa mai mare intre 50 si 60 de ani.
- Mediul urban: prin sedentarismul pe care il implica se pare ca este favorizant in aparitia bolii.
- Profesiunea: indica o frecventa mai mare la intelectuali la cei care lucreaza in mediul alimentar, ca si la cei care, in general sunt traumatizati psihic.
- Ereditatea: este factorul predispozant cel mai important in diabetul zaharat. Este vorba de o predispozitie morbida ereditara, intrucat in antecedentele eredocolaterale ale bolnavilor se constata prezenta diabetului intr-o proportie de aproape 45%. Aceasta predispozitie ereditara poate imprima, mai rar, un caracter direct de transmitere a bolii de la ascendenti la descendenti, dar de cele mai multe ori aceasta transmitere sare de la o generatie la alta (bunic-nepot) sau ia un caracter colateral (unchi-nepot).
- Consanguinitatea, desi controversata, a facut sa se observe ca boala apare mai frecvent la rudele de sange ale diabeticilor. Ea mareste deci sansele de punere in evidenta a tarelor ereditare.
Din cele de mai sus s-ar putea conchide ca bolnavul s-ar naste cu o predispozitie latenta, ereditara, caracterizata printr-o stare de inferioritate, prin subfunctionalitatea aparatului insular pancreatic. Astfel, bolnavul potential poate deveni in anumite conditii diabetic; de data aceasta cauze castigate cum sunt supraalimentatia si deci obezitatea care ii urmeaza vor face manifesta aceasta predispozitie latenta, favorizand aparitia diabetului zaharat.
Statisticile arata ca majoritatea diabeticilor sunt hiperponderali, ceea ce a facut pe Marcel Labbé sa afirme diabetul benign, mai ales, este mai degraba un viciu de alimentatie care duce la obezitate si apoi la diabet.
In sfarsit, o serie de afectiuni pot avea un rol ocazional in aparitia diabetului zaharat, cum sunt: pancreatitele, traumatismele craniene sau abdominale, alcoolismul, discriniile (acromegalia, suprarenanismul), ateroscleroza, luesul etc., care pot produce epuizarea pancreasului endocrin.
Anatomie patologica: pancreasul endocrin este format din insulele Langerhans, insule care sunt alcatuite din trei feluri de celule:
- celule ( - cu o pozitie centrala, care secreta insulina;
- celule ( - periferice;
- celule D diseminate neregulat, cu rol necunoscut.
Patogenie Fiziopatologie: Din puinct de vedere patogenetic, diabetul zaharat este o tulburare in metabolismul glucidelor, care duce la hiperglicemie si glicozurie. In metabolismul glucidelor, dupa absorbtia intestinala, au loc doua mari procese: glicogeneza si glicogenoliza.
Glicogeneza este depunerea la nivelul ficatului a glucozei, sub forma de glicogen care este forma condensata, de depozit a glucozei la nivelul ficatului.
Glicogenoliza este transformarea glicogenului in glucoza prin hidroliza si mobilizarea lui in sange, dupa necesitatile organismului.
Cele doua procese glicogeneza si glicogenoliza - mentin glucoza la nivel constant in sange prin mecanismul de glicoreglare, care cuprinde doua grupe de factori: hiperglicemianti si hipoglicemianti.
Dintre factorii hiperglicemianti mentionam: hipofiza anterioara, suprarenala, tiroida.
Factorii hipoglicemianti: dintre acestia cel mai important este insulina hormon secretat de insulele Langerhans din pancreas.
Glucoza, ajunsa in sange si de aici in tesuturi va fi arsa, trecand prin diferite stadii de de degradare pana la CO2 + H2O in final. Cel mai important stadiu intermediar este acidul piruvic, constituind un stadiu reversibil ce realizeaza legatura dintre metabolismul glucidelor, lipidelor, protidelor.
Pentru a fi metabolizata, glucoza trebuie mai intai sa se uneasca cu acidul fosforic pus la dispozitie de catre acidul adenozintrifosforic. Procesul se numeste fosforilare si se face sub actiunea unui ferment numit hexokinaza. Se formeaza fosfohexoza, produs care va fi degradat anaerobic, eliberand acidul fosforic care se va transforma in acid piruvic. Acesta este oxidat in toate tesuturile (aerobic) si transformat in CO2 si H2O.
La nivelul muschilor, acidul piruvic in exces este transformat in acid lactic, din care 4/5 sunt transformate in glicogen la nivelul ficatului iar 1/5 este transformata din nou in acid piruvic care va fi oxidat, ducand la CO2 si H2O. Aceste procese metabolice au loc in prezenta unor enzime celulare. Rolul insulinei este de a stimula, prin prezenta sa, actiunea unei enzime care prezideaza degradarea fosfohexozei si utilizarea fisulara a glucozei.
Pe alta parte, formonul contrainsular al hipofizei anterioare inhiba hexochinaza, enzima fosforilanta a glucozei, fara de care nu se poate concepe metabolismul acesteia. Insulina anihilileaza aceasta actiune inhibitorie a hormonului contrainsular. In acest mod insuficienta secretorie a insulinei, cat mai mica, favorizeaza sau determina acumularea glucozei, care nu mai poate fi catabolizata, aparand astfel diabetul zaharat.
Metabolismul viciat al glucidelor determina tulburari metabolice al lipidelor si proteinelor.
Lipidele sunt absorbite in sange sub forma de acizi grasi. Ele vor fi oxidate pana la stadiul final de acid acetic, CO2 si H2O. Aceasta degradare a acizilor grasi se face printr-o serie de stadii intermediare, la nivelul carora cei mai importanti produsi sunt acidul (-oxibutilic si acidul acetilacetic. Pentru ca aceasta aredere sa aiba loc este nevoie de energie, care este furnizata din degradarea glucozei pana la CO2 si H2O. Acizii -oxibutilic si acetilacetic nu mai pot fi degradati pana la stadiul de produs final (acid acetic, CO2 si H2O, formandu-se acetona stadiu intermediar, deci corpi cetonici., care, din sange se vor emlimina prin urina, dand cetonoria.
Prezenta corpilor in sange determina acidoza.
Proteinele, in catabolismul lor pot fi si ele cetogene prin procesul de gluconeogeneza. In degradarea lor din stadiul de acid piruvic vor putea fi transformate partial in glucoza, necesitate solicitata de tesuturi (foamea tisulara de glucoza). Aceasta va duce la denutritie azotata (adica la pierderea de substante proteice). Procesul de gluconeogeneza (sintetizarea glucozei din proteide sau lipide), pe seama lipidelor, se face sub controlul lobului anterior al hipofizei; acelasi proces pe seama proteidelor se face sub controlul corticosuprarenalei, prin hormoni glucocorticosteroizi. Toate aceste dereglari metabolice duc la acumularea in sange de produsi intermediari acizi, care tind sa modifice echilibrul acido bazic in sensul acidozei. pH-ul sanguin de 7,35 cat este normal, tinde sa scada. Din aceasta cauza vor intra in actiune ceilalti factori de care dispune organismul, pentru a mentine pH-ul sanguin in limite normale. Acesti factori sunt sistemele tampon, ce constituie rezerva alcalina a sangelui. Dintre ei, cel mai important este dicarbonatul de sodiu. Normal, rezerva alcalina se masoara in volume de CO2 si este de aproximatriv 65 volume CO2% plasma. Cand rezerva alcalina scade si in corp apar corpii cetonici, aceasta stare se numeste cetoacidoza.
Cetoacidoza poate fi compensata cand pH-ul sanguin este de 7,30 7,40 si decompensata, cand pH-ul scade sub 7,20 (iar volumele de CO2 scad sub 20%).
In aceasta situatie corpii cetonici vor fi eliminati prin urina cetonurie dar in combinatie cu sodiul. Sodiul nu poate fi eliminat decat printr-o cantitate corespunzatoare de apa, ceea ce va conduce la deshidratare si la hemoconcentrare. Dupa Castaigne, aceasta este cel mai tipic exemplu de deshidratare, hemoconcentrare si deperditie de sare pe care il cunoaste patologia.
In concluzie insulina un de complex de aminoacizi ce contine sulf (descoperita de Paulescu si apoi de Banting si Best in 1921), este hormonul cu cel mai important rol in diabetul zaharat. Actiunea sa hipoglicemianta se explica prin: a) stimularea glicogenezei hepatice si musculare (ea se opune actiunii decogenolitice a adrenalinei); b) inhalarea gliconeogenezei; c) favorizarea lipidogenezei de glucide, sub forma de grasime de depozit in tesutul subcutanat; d) actiunea de protectie fata de enzimele celulare hexokinaza si glucomutina si antagonica fata de hormonul contrainsular al perhipofizei (la nivelul tesuturilor).
In final, putem considera diabetul ca fiind datorat fie unui subconsum tisular de glucoza fie unei supraproductii hepatice de glucoza (gliconenoliza crescuta). Ambele situatii duc la acelasi rezultat hiperglimie si glucozurie. La aceste fenomene participa si ceilalti factori neuro-endocrini (cortexul, hipofiza, suprarenale etc.). Subconsumul tisular este legat de insuficienta insulinica (insuficienta factorului hipoglicemiant), iar excesul de productie hepatica de glucoza este datorat celorlalti factori cu actiune hiperglicemianta (predominanta grupului hiperglicemiant).
Simptome: simptomatologia in diabetul zaharat poate fi tipica si atipica.
Simptomatologia atipica: boala este descoperita intamplator cu ocazia unui examen clinic sau a unei analize. Alteori, bolnavul se adreseaza medicilor pentru diverse afectiuni sau tulburari (dermatite, furunculoze, nevralgii), care in acest caz sunt complicatii ale diabetului.
Simptomatologia tipica: aceasta manifestare este caracteristica bolii. Bolnavul prezinta triada clinica specifica: polifagie (foame exagerata) uneori adevarata bulimie , polidipsie (sete excesiva) si poliurie (diureza mare). Polifagia apare deoarece tesuturile sunt intr-o foame permanenta de glucoza, pentru ca aceasta nu poate fi consumata ca urmare a lipsei de insulina. Poliuria se datoreste glucozei crescute in sange, care va trebui eliminata. Eliminarea glucozei prin urina se face cu ajutorul apei care provine din tesuturi. Asa se explica poliuria (5-7 litri / 24 de ore) si polidipsia (senzatia de sete pe care o da organismului spolierea in apa.
Semne de laborator: in sange glucoza ajunge la 2-3-4 g (0,70-1,20 g) normal. In urina apar 10-30 g. Lipidele, ca si colesterolul sunt frecvent crescute, iar denutritia azotata apare ca o consecinta a pierderilor de azot. Rezerva alcalina a plasmei scade sub 60 volume CO2% fara ca pH-ul sanguin sa fie modificat desi pot aparea corpi cetonici. Este cetoacidoza compensata; daca rezerva alcalina scade mai mult, ajungand la 20-30 de volume CO2%, pH-ul sanguin va fi modificat in sensul acid, starea de cetoacidoza devenind decompensata.
Diagnosticul pozitiv in formele tipice se bazeaza pe triada clinica simptomatica: polifagie, polidipsie si poliurie. Glicemia crescuta peste 1,25 g si glucozuria confirma diagnosticul. In formele cu simptomatologie, atipica, probele de laborator glicemia si glucozuria lamuresc problema. Diagnosticul diferential are in vedere deosebirea diabetului zaharat de o serie de stari morbide asemanatoare si anume:
Glucozuria renala, numita si diabetul renal: glicemia este normala, dar bolnavul are glucozurie, pentru ca pragul renal de eliminare al glucozei este scazut.
Glucozuriile paradiabetice, numite si glucozurii alimentare, se observa, in supraalimentatie, in obezitate, la hipertensivi, in unele discrinii (hipofizare, tiroidiene, suprarenale, ovariene etc.) sau, uneori, in insuficiente hepatice (ciroze). Bolnavii nu prezinta semnele clinice ale diabetului. Glucozuria nu depaseste 10 g, iar glicemia nu trece de 1,25 g dimineata. Aceste stari sunt numite de unii autori si stari prediabetice, urmand a sugera ca ele pot evolua spre un diabet adevarat. Altii le numesc diabete extrainsulare, adica diabete prin tulburari in mecanismul de glicoreglare.
Diabetul insipid este o afectiune care poate crea confuzie cu diabetul zaharat. Semnul caracteristic in diabetul insipid este poliuria excesiva (10-15 l/24 de ore). Tulburarea este datorita hormonului antidiuretic secretat de lobul posterior al hipofizei in cantitati reduse. Diferentierea de diabetul zaharat se bazeaza pe absenta hiperglicemiei si a glucozei in urina si pe densitatea urinei, care este de 1001 1002. In diabetul zaharat urina are o densitate mare (1025 1028), din cauza prezentei glucozei.
Lactozuria de sarcina sau in perioada de alaptare este tranzitorie, fara importanta.
Diagnosticul de certitudine in cazurile de dubiu ni-l da proba de laborator numita hiperglicemia provocata (vezi Tehnica ingrijirii bolnavului).
Forme clinice: in functie de etate se cunoaste diabetul juvenil, cu evolutie sevra; diabetul de maturitate, care este forma obisnuita a diabetului zaharat, cu frecventa intre 40 si 60 de ani; diabetul batranilor, cu evolutie lunga, dar benigna. Dupa criterii metabolice, se deosebesc diabetul gras sau benign si diabetul slab sau consumptiv, cu evolutie si prognostiv severe.
Evolutie Prognostic Complicatii. Diabetul zaharat este o boala cronica, nevindecabila. Cu un tratament condus corect, viata bolnavului este identica cu a oamenilor normali. In asemenea situatii, diabetul ramane mai mult o infiormitate decat o boala. Sunt cazuri in care prognosticul poate fi agravat de aparitia unor complicatii in evolutia bolii. Acestea pot fi grave si secundare. Complicatiile grave sunt: coma, arteroscleroza vasculara, tuberculoza pulmonara.
Coma diabetica: Coma semnifica pierderea cunostintei, a motilitatii si a sensibilitatii, cu pastrarea respiratiei si a circulatiei. Coma este echivalentul clinic a starii ce cetoacidoza decompensata. Inainte de vreme, cand insulina nu era cunoscuta, coma era sfarsitul inexorabil al oricarui bolnav. Ea aparea ca o fatalitate in fata careia nu se putea lupta. Astazi coma este extrem de rara (2 3%), dar instalarea ei are o gravitate deosebita. De aceea trebuie recunoscuta, pentru a putea fi prevenita si combatuta la timp. Avertismentul este dat de aparitia si instalarea anorexiei la un diabet care de obicei este polifag. Respiratia devine dispenica (Kussmaul), cu miros de acetona sau mere putrede. Se mai pot adauga cefalee, ameteli, colici, somnolente. Cand coma este instalata, ceea ce impresioneaza este lipsa de cunostinta a bolnavului. Examenul de laborator arata glicemie peste 2-3, scaderea rezervei alcaline sub 25 volum CO2% plasma, hemoconcentratie prin deshidratare (15-30000 leucocite), glicozurie mare.
Diagnosticul comei la un diabetic cunoscut nu este greu pe baza semnelor de mai sus. Este mai dificil la un diabetic necunoscut, cand trebuie deosebita de alte come (hemoragica, neoplazica, hepatica, uremica, alcoolica etc.). Tratamentul trebuie sa fie energic, instituirea lui avand rezultate pozitive in peste 90% din cazuri.
Ateroscleroza vasculara ramane astazi poate cea mai frecventa si importanta complicatie a diabetului, dat fiind scaderea frecventa a comei diabetice. Dintre localizarile aterosclerozei, cele mai cunoscute sunt:
- Ateroscleroza cerebrala care poate determina accidente cerebrale vasculare.
- Ateroscleroza coronariana, care se manifesta prin bolile coronarelor anghina pectorala si infarctul miocardic , cauze redutabile si provocate frecvent de exitus la bolnavii diabetici.
- Ateroscleroza vasculara periferica, care duce la arteriopatiile periferice diabetice. Una dintre cele mai grave complicatii din acest grup este gangrena diabetica la inceput uscata, ulterior prin suprainfectare, umeda.
Tuberculoza pulmonara: diabetul zaharat este o boala care in general favorizeaza infectiile. Tuberculoza pulmonara capata un aspect clinic cavitar.
Complicatii secundare: O serie de complicatii mai putin grave si care constituie semne prin care boala isi anunta prezenta sunt:
- Complicatii cutanate: furunculoze, furuncul antracoid etc.
- Complicatii digestive, alveolita expulziva, pioree dentara etc.
- Complicatii renale: scleroza renala etc.
- Complicatii nervoase: nevralgii, nevrite sciatice, polinevrite, nevrita acustica cu hipoacuzie, apatie, capacitate de munca redusa.
- Alte complicatii: retina diabetica, cataracta si sterilitatea.
Tratamentul este curativ si profilactic. Tratamentul curativ este igienodietetic, medicamentos si balneofizioterapeutic.
Tratamentul igienodietetic: activitatea fizica, viata de miscare, ca si regimul alimentar sunt cei doi factori obligatorii in tratamentul diabetic. In ce priveste regimul alimentar, acesta este obligatoriu, chiar inainte de a administra bolnavului insulina. In cazul in care se pot mentine normoglicemia su aglucozuria prin dieta respectiva, nu se recurge la insulina. In practica se testeaza toleranta organismului la glucoza prin stabilirea in ratia alimentara a unei cantitati limita de glucoza. Numim acest regim de toleranta, deoarece este suportat de bolnav fara sa apara glicozuria.
In raport cu aceasta toleranta, diabetul poate fi benign, cand bolnavul tolereaza 150-200 g glucoza fara insulina, moderat, daca trebuie sa adauge la acest regim 10 u insulina si sever cand pentru acelasi numar de calorii trebuie administrate 50 u insulina in 24 de ore.
Alimentatia bolnavului va fi adaptata greutatii corporale si muncii sale, deci cheltuielilor energetice ale organismului sau.
Se formeaza astfel ratia alimentara a bolnavului, care trebuie sa indeplineasca urmatoarele conditii: sa fie suficienta, completa, echilibrata, variata si saturata. Ratia trebuie sa totalizeze in media cca. 1800-2400 calorii in 24 de ore repartizate astfel pe principiile alimentare: glucide: 150-250 g; proteine: 70-75 g; grasimi (unt, ulei): 90 g. Aceste cantitati constituie in continuare si punctul de plecare in instruirea regimului de toleranta. Daca acest regim este bine tolerat de bolnav, el poate fi marit pana la limita glicozuriei; daca nu este tolerat va trebui recurs la ajutorul insulinei.
Insulina asigura utilizarea a 1-2 g glucoza pentru fiecare unitate a sa. Efectul insulinei obisnuite dureaza cca. 8 ore, ceea ce face ca ea sa fie administrata de 2-3 ori pe zi dupa caz. Se prezinta in fiole de 5 ml/200 u. In practica incepe cu cantitati mici 5-10 unitati inaintea mesei. Cresterea dozei se va face dupa necesitati, disparitia glucozei fiind testul care va indica limita dozei de insulina. Sunt situatii in care bonavii folosesc 2-3 injectii de insulina pe zi, putand ajunge chiar la 50 u. Pentru a inlatura inconvenientul unui numar prea mare de injectii in 24 de ore se foloseste insulina retard, protamin-zinc, insulina care se administreaza o fiola in 24 de ore.
La insulina se pot adauga vitaminele B1, PP, vitamine cu rol in metabolismul glucidelor. Mai dificil de tratat sunt formele de diabet insulinorezistente (in unele boli endocrine: acromegalie, hipertiroidie etc.
Medicatia hipoglicemianta este medicatia care poate inlocui, la un moment dat, administrarea de insulina, actiunea sa exercitandu-se indeosebi asupra pancreasului endocrin, stimulat de secretia sa de insulina. Exemplu: Tolbutamida, care este o sulfamida antidiabetica, se de 1-3 comprimate pe zi, in doza de intretinere, la fel ca Cicloralul. O alta medicatie tot hipoglicemianta este Meguanul care favorizeaza utilizarea periferica a insulinei, impiedicand inactivitatea acesteia de catre globulinele anormale, prezente la diabetici.
Tratamentul balneofizioterapeutic cuprinde termoterapia si cura hidrominerala. Termoterapia se aplica in formele compensate si are rolul de a stimula procesele de ardere din organism, si deci consumul de glucoza sau al grasimilor de depozit. Astfel se prescriu bolnavilo: bai de lumina generale sau partiale, bai de aburi, de aer cald, impachetari uscate, umede, cu parafina, etc.
Cura hidrominerala: se folosesc apele sufuroase (Olanesti, Calimanesti), ape sulfate sodice (Karolvy-Vary) si ape alcaline (Slanic-Moldova, etc.) ce combat tendinta acidifianta a bolii.
Tratamentul complicatiilor: in coma dibetica se instituie repaus la pat, sticle cu apa calda la extremitati, rehidratarea bolnavului (set fiziologic etc. pentru a combate azotemia prin cloropenie din cauza vomei); analeptice cardiovasculare (Pentazol, Efedrina), insulina 50-100 u. i.v., continuandu-se din jumatate in jumatate de ora cu cate 20 u pana la apritia cunostintei; apoi la o ora 20 u pana la disparitia cetonuriei; apoi la 2-3 ore si mai rar pana la regimul normal de insulina. Mai actual se adauga insulinei injectii intravenoase de Cocarboxilina (clorura de tiamina fosforilata), adica vitamina B1 + acid pirofosforic si riboflavina in injectii intramusculare scurtandu-se durata comei.
Profilaxie: in primul rand se va acorda atentie familiilor de diabetici, carora li se va recomanda o alimentatie fara excese de glucide si lipide deci o educatie alimentara. Evitarea sedentarismului, viata in miscare, activitatea fizica permanenta au un rol deosebit in profilaxia diabetului.
Diabetul zaharat insulino-dependent recent diagnosticat
Generalitati
Diabetul zaharat (DZ)
este o afectiune endocrina care apare c�nd pancreasul secreta cantitati
insuficiente de insulina. Insulina favorizeaza patrunderea
glucozei (zaharului din s�nge �n celule si folosirea
acesteia ca substrat pentru producerea de energie. Daca secretia de insulina este deficitara tesuturile nu
mai pot utiliza glucoza pentru producerea de
energie, iar nivelul glicemiei creste peste valorile normale.
Datorita efectelor
nocive ale hiperglicemiei persistent
crescute se produc
leziuni ale vaselor sanguine si ale
nervilor periferici si se instaleaza complicatii la nivel
retinian, cardiovascular renal si la nivelul
nervilor periferici. C�nd glicemia atinge valori
foarte mari se produce un
dezechilibru metabolic sever ce caracterizeaza cetoacidoza diabetica (CAD). 
DZ de tip I apare la orice v�rsta �nsa predomina la copii si adultii tineri, motiv pentru care este numit de catre unii autori diabet juvenil. De asemenea, un termen sinonim folosit adesea pentru DZ de tip I este DZ insulino-dependent (DZID).
Cauze
Aparitia DZ de tip I este determinata de distrugerea autoimuna a celulelor beta-pancreatice care secreta insulina. Nu se cunoaste cauza declansarii raspunsului imun Ereditatea joaca un rol important �n patogenia DZ de tip I. Totusi, un numar mare de pacienti cu DZ de tip I nu prezinta antecedente familiale de diabet insulino-dependent. De aceea, specialistii considera ca pe l�nga predispozitia genetica anumiti factori de mediu, cum ar fi infectiile virale au un rol important �n declansarea bolii. Unul din factorii de mediu implicati �n declansarea diabetului este de obicei, un agent infectios, de tipul virusului Coxackie B.
 Rata distrugerii celulelor
beta-pancreatice secretoare de insulina este variabila
Rata distrugerii celulelor
beta-pancreatice secretoare de insulina este variabila
- la copii, boala se instaleaza brusc deoarece celulele beta sunt distruse rapid, glicemia creste brusc duc�nd la aparitia simptomelor
- la adulti, debutul bolii este lent, glicemia creste �n paralel cu distrugerea celulara, iar simptatologia diabetului se instaleaza progresiv.
Exista o predispozitie genetica pentru DZ de tip I, dar la anumiti indivizi se descriu gene care confera protectie �mpotriva bolii. Relatia �ntre declansarea diabetului si vaccinarea �mpotriva infectiei cu Haemophilus Influnzae tip B nu a fost demonstrata, desi s-a formulat aceasta ipoteza
Simptome
Simptomele bolii se instaleaza rapid, �n c�teva zile sau saptam�ni si sunt determinate de nivelul crescut al glucozei sanguine. Simptomatologia precoce poate trece ignorata de catre pacient, mai ales daca persoana a avut de cur�nd gripa
Tabloul clinic la adultii si copiii cu diabet include urmatoarele simptome:
poliurie (urinari dese), �n special �n timpul noptii. Unii copii mici care au �nvatat sa folosesca toaleta �ncep sa aiba enurezis (sa urineze �n pat �n timpul somnului)
- sete extrema si gura uscata
- scadere �n greutate
- apetit crescut
- vedere �ncetosata.
Daca nivelul glicemiei atinge valori foarte mari se instaleaza una dintre complicatiile acute ale diabetului insulino-dependent, cetoacidoza diabetica care reprezinta o serioasa urgenta medicala. De asemenea, trebuie urmarite atent aparitia simptomelelor de hipo- si hiperglicemie, �n special la copii, care pot prezenta urmatoarele simptome:
�n cazul hipoglicemiei usoare apar transpiratii, stare de moleseala lipsa concentrarii. Pe masura ce hipoglicemia se accentueaza apar simptome ale suferintei sistemului nervos central cu pierderea starii de constienta, convulsii, coma
diagnosticul de hipoglicemie la copiii mici poate fi �nselator, acesttia prezinta paloare si labilitate emotionala cu accese de veselie sau pl�ns nejustificate
hiperglicemia provoaca sete intensa si urinari frecvente.
Odata �nceputa insulino-terapia, trebuie acordata o atentie deosebita simptomelor hipo- sau hiperglicemiei. Hiperglicemia se dezvolta progresiv, �n c�teva zile sau saptam�ni, pe de alta parte simptomele hipoglicemiei se instaleaza rapid �n 10-15 minute. Efectele toxice ale hipoglicemiei severe sunt mult mai accentuate la copii.
Mecanism fiziopatogenetic
Dupa punerea diagnosticului de diabet insulino-dependent se �nregistreaza fenomenul de remisie tranzitorie (nivelul glicemiei ajunge la valori normale) iar aceasta conduce la o scadere a necesarului de insulina. Acest fenomen numit luna de miere , se datoreaza efortului celulelor pancreatice de a tine sub control valoarea glicemiei (celulele pancreatice restante �si amplifica functia secretorie). �n timp, celulele pancreatice distruse ireversibil �si epuizeaza functia si astfel se instaleaza boala, pacientul devenind pentru tot restul vietii dependent de administrarea de insulina
Diabetul poate debuta brusc, printr-o crestere excesiva a glicemiei ce provoaca confuzie p�na la coma numita cetoacidoza inaugurala. CAD este o urgenta medicala si va fi tratata obligatoriu �n spital prin administrare intravenoasa de insulina si o monitorizare atenta �n sectia de terapie intensiva. Riscul aparitiei comei cetoacidozice este crescut la un pacient cu diabet insulino-dependent si poate apare oric�nd.
Hiperglicemia persistenta timp �ndelungat va duce la instalarea complicatiilor tardive ale diabetului, caracterizate prin leziuni ireversibiele la nivelul:
- retinei (retinopatie diabetica
- rinichilor nefropatie diabetica
- nervilor periferici (neuropatie diabetica
- cordului (cu aparitia infarctului miocardic)
- vaselor sanguine (accidente vasculare cerebrale si ale vaselor periferice).
Un control metabolic str�ns, prin mentinerea glicemiei �n limite c�t mai aproape de normal, va preveni aparitia sau va �ncetini evolutia acestor complicatii de temut. La copiii cu diabet, aceste complicatii nu se dezvolta, dar odata cu intrarea �n pubertate riscul aparitiei complicatiilor cronice creste. De asemenea, controlul metabolic al diabetului previne aparitia complicatiilor la adolescent si la adultul t�nar.
Factori de risc
Factorii de risc pentru diabet sunt urmatorii:
Istoricul familial de DZ de tip I creste riscul de a avea anticorpi anti-celule insulare dar nu si riscul ca acea persoana sa faca DZ de tip I. Doar 10-15% din pacientii cu diabet insulino-dependent au istoric familial prezent:
- riscul este de 6% daca tatal are diabet insulino-dependent
�n cazul �n care fratii/surorile au DZ de tip I riscul de a face boala este de 5%
- daca mama are DZ de tip I riscul ca descendentii sa faca diabet este de 2%
�n cazul gemenilor univitelini riscul este de 30-50%
|
�n cazul �n care un parinte si un frate/o sora are diabet insulino-dependent riscul este de 30%.
Rasa alba prezinta risc crescut pentru DZ de tip I comparativ cu afro-americanii, hispanicii, asiaticii.
Prezenta anticorpilor anti-celule beta �n s�nge - at�t istoricul familiar c�t si prezenta Ac anti-celule beta predispun la dezvoltarea DZ de tip I.
Infectii virale �n timpul copilariei infectia cu Enterovirusuri, �n special infectia cu Coxackie B creste de 6 ori riscul de DZ de tip I. Totusi, un copil care a avut o infectie cu Coxackie B nu va dezvolta obligatoriu boala.
Consumul de lapte de vaca - sugarii �ntarcati �nainte de v�rsta de 3 luni sau hraniti cu lapte de vaca �naintea v�rstei de 4 luni au risc semnificativ mai mare de a face diabet, daca se asociaza cu predispozitia genetica sau cu prezenta altor factori de risc. Copiii care au frati cu diabet si care beau mai mult de 236,6 ml de lapte pe zi prezinta un risc de 4 ori mai mare de a avea Ac anti-celule beta si de a face astfel diabet insulino-dependent. Specialistii nu cunosc rolul jucat de laptele de vaca �n patogenia DZ de tip I.
Diabetul zaharat insulino-dependent recent diagnosticat
 Consultul de specialitate
Consultul de specialitate
Se va apela la serviciul de urgenta daca un adult sau un copil cu diabet insulino-dependent devine somnolent, letargic sau daca nivelul glicemiei scade sub valoarea de 60 mg/dL. �n timpul asteptarii salvarii se vor acorda masuri de prim ajutor conform recomandarilor de tratament ale hipoglicemiei.
Se va cere sfatul medicului specialist in urmatoarele situatii:
- daca glicemia depaseste valoarea tinta chiar �n conditiile �n care tratamentul insulinic este urmat corespunzator
�n cazul �n care un copil cu diabet are valori ale glicemiei persistent crescute dupa ce s-au acordat primele masuri de scadere a glicemiei
�n cazul adultului sau copilului cu diabet, daca nivelele glicemiei ram�n scazute dupa administrarea alimentelor bogate �n zaharuri
�n cazul hiperglicemiei adultului sau copilului cu diabet dupa administrarea unei doze de insulina care a fost sarita sau a unei supradoze prescrisa de specialist
- atunci c�nd copilul prezinta episoade frecvente de hipo- sau hiperglicemie sunt necesare reajustari ale dozelor de insulina
�n cazul �n care intervin probleme �n urmarea planului de exercitii fizice sau a dietei.
Expectativa vigilenta
Expectativa vigila nu este recomandata �n cazul adultilor si copiilor cu diabet insulino-dependent, mai ales daca prezinta pierderi ale starii de constienta sau hipoglicemie. Episoadele de hipo- si hiperglicemie necesita interventie terapeutica precoce pentru a nu duce la instalarea comei hipoglicemice si a comei cetoacidozice, urgente medicale care pun viata pacientului �n pericol. De asemenea se va reevalua planul terapeutic pentru a se ajusta dozele, tipul de insulina si calendarul administrarii.
Medici specialisti recomandati
Urmatorii profesionisti �n domeniul medical vor evalua un pacient cu diabet insulino-dependent:
- medicul de familie
- internistul
- endocrinologul
- pediatrul, pentru controlul copilului cu diabet
- educator specializat pe probleme legate de diabet
- nutritionistul va fi contactat c�t mai rapid dupa punerea diagnosticului pentru a alcatui un regim alimentar care sa permita o repartitie a zaharurilor pe parcursul zilei. Periodic se va cere sfatul specialistului �n nutritie pentru a modifica dieta conform nevoilor.
Investigatii
Testari de rutina
Determinarea hemoglobinei A1c (Hb A1c) a devenit un test de rutina, practicat la fiecare 2-3 luni pentru urmarirea gradului de echilibru metabolic
- monitorizarea glicemiei si a evolutiei acesteia sub tratamentul cu insulina
- se recomanda un consult periodic la medic, la fiecare 3-4 luni investigatii, screeningul complicatiilor si pentru ajustarea optima a tratamentului
- cei care au diabet de 3-5 ani, vor merge anual la control pentru a fi depistate din timp primele semne ale retinopatiei, nefropatiei, neuropatiei sau macroangiopatiei diabetice. �n cazul copiilor cu DZ de tip I, consultul si testele de screening vor �ncepe imediat dupa debutul pubertatii.
Investigatii necesare �n forme grave de boala
Diagnosticul de diabet insulino-dependent poate fi pus cu ocazia unei hiperglicemii accentuate care duce la internarea pacientului pentru tratarea cetoacidozei diabetice. Pentru sustinerea diagnosticului si tratamentul CAD sunt utile urmatoarele investigatii:
- determinarea parametrilor biochimici si a gazelor sanguine arteriale (glicemia, Na, K, pH-ul arterial, osmolaritatea plasmatica), aceste teste sunt de importanta vitala at�t pentru punerea diagnosticului c�t si pentru alegerea strategiei terapeutice)
- determinarea
cetonelor si glucozei din urina.
Tratament - generalitati
Obiectivul tratamentului diabetului insulino-dependent este realizarea unui control metabolic str�ns, prin mentinerea glicemiei c�t mai aproape de valoarea tinta. Aceasta permite reducerea riscului aparitiei complicatiilor tardive datorate efectelor negative al hiperglicemiei. �nsa, la anumiti pacienti pretul platit pentru obtinerea unui echilibru metabolic bun este cresterea riscului aparitiei hipoglicemiilor severe. �n aceste situatii medicul specialist va stabili un plafon mai mare la care glicemia va fi mentinuta terapeutic
Criteriile pentru aprecierea unui bun control metabolic sunt urmatoarele:
- glicemia preprandiala �naintea mesei) de 80-130 mg/dL sau mai mica de 180 mg/dL la 2 ore dupa masa (un control bun sau la limita
- Hb A1c sub 6% (control bun) sau sub 7% (la limita
Cei care nu au episoade hipoglicemice frecvente �si pot mentine valoarea Hb A1c sub 6%.
 Pentru a se
obtine un control
metabolic bun sunt necesare urmatoarele masuri:
Pentru a se
obtine un control
metabolic bun sunt necesare urmatoarele masuri:
- monitorizarea glicemiei de mai multe ori pe zi. De asemenea, se recomanda sa se masoare glicemia ori de c�te ori sunt sesizate simptomele hipo- sau hiperglicemiei si ocazional �n timpul noptii. Daca apar frecvent episoade hipoglicemice trebuie consultat medicul specialist pentru a revizui tratamentul insulinic si reajusta dozele
- insulino-terapie prin administrarea subcutanata a mai multor doze zilnic sau prin folosirea unei pompe de insulina
- efort fizic terapeutic const�nd �n minim 30 de minute de exercitii fizice (o ora �n cazul diabetului copilului), c�t mai multe zile din saptam�na. Iata c�teva sugestii importante pentru o activitate fizica desfasurata �n conditii de siguranta: parintii vor �ncuraja participarea copiilor la diverse activitati sportive, dar vor informa antrenorul despre boala copilului lor. �n timpul desfasurarii sportului sau jocului, copiii vor avea la �ndem�na o gustare bogata �n zaharuri. De asemenea, parintii vor masura nivelul glicemiei �nainte si dupa activitatea fizica desfasurata
Acceptarea unei boli cronice care necesita tratament injectabil zilnic este extrem de dificila, necesit�nd un consum considerabil de energie fizica si psihica. Uneori pacientii se pot simti depasiti de situatie si chiar vor dezvolta simptome ale depresiei. Se vor adresa medicului pentru tratamentul medicamentos al depresiei si vor participa la sedinte de consiliere psihologica sau la grupuri de suport.
C�t de des se va apela la sfatul medicului?
La debutul bolii, persoanele cu diabet vor simti nevoia sa ceara sfatul medicului zilnic sau la c�teva zile p�na c�nd se obtine o valoare a glicemiei c�t mai aproape de limitele normale. Dupa obtinerea controlului metabolic, se recomanda un consult de specialitate la fiecare 3-4 luni pentru a se evalua eficienta tratamentului. De asemenea vor fi efectuate testele de rutina si un examen clinic general. Dupa primii 3-5 ani de la debutul bolii se vor efectua anual investigatii clinice si paraclinice menite sa depisteze semnele precoce ale complicatiilor, �n special oculare si renale. �n cazul diabetului copilului screeningul complicatiilor va �ncepe odata cu debutul pubertatatii.
Cetoacidoza diabetica
Cetoacidoza diabetica poate fi o modalitate de debut a diabetului insulino-dependent (CAD inaugurala) sau poate aparea la un diabetic anterior cunoscut. Aceasta constituie o urgenta medicala si apare atunci c�nd:
- se �ntrerupe tratamentul insulinic
�n conditiile unei infectii sau afectiuni severe (viroza, pneumonie, infarct miocardic, accident vascular cerebral, etc)
- daca pacientul este deshidratat.
Tratamentul CAD
Se va face obligatoriu �n spital, �n sectia de terapie intensiva si include:
- administrarea de lichide intravenos pentru a se corecta deshidratarea si dezechilibrele electrolitice aparute
- monitorizarea tensiunii arteriale, a pulsului, a frecventei respiratorii si a starii de constienta
- determinari biochimice frecvente: glicemia si electrolitii sanguini
- administrarea insulinei intravenos, p�na la atingerea unei glicemii normale c�nd se va trece la adminstrarea subcutanata
Diabetul zaharat insulino-dependent recent diagnosticat
TRATAMENTUL �N PERIOADA DE REMISIE (LUNII DE MIERE)
La un interval variabil dupa �nceperea tratamentului insulinic se constata o remisie a diabetului datorata hiperfunctiei celulelor beta-pancreatice restante, �n �ncercarea acestora de a produce suficienta insulina necesara compensarii hipergliemiei. �n timpul lunii de miere tratamentul este urmatorul:
- se va tine legatura cu medicul specialist pe toata aceasta perioada
- automonitorizare c�t mai frecventa a glicemiei
- administrarea unor cantitati mici sau deloc de insulina. Chiar daca nu este nevoie de insulina, unii specialisti prefera sa prescrie doze mici de insulina zilnic pe toata perioada de remisiune pentru a reduce stresul produs de suprasolicitarea pancreasului dar si pentru a nu lasa impresia copiilor cu diabet ca s-au vindecat.
 De retinut!
De retinut!
Diabetul copilului
Profesorii si cei din anturajul copilului vor fi instruiti si vor urmari o strategie de interventie �n cazul episoadelor hipoglicemice, administrarea unui aliment dulce sau contactarea de urgenta a serviciilor medicale. Parintii vor �ncuraja �ntr-o oarecare masura copii sa se auto�ngrijeasca �n functie de competentele corespunzatoare v�rstei. De exemplu, un copil de 4 ani nu este capabil sa-si monotorizeze glicemia, dar e capabil sa performeze anumiti pasi simpli. Adolescentii au toate abilitatile de auto�ngrijire sub o supraveghere atenta a adultului.
A trai cu diabet
Dupa ce este pus diagnosticul de diabet insulino-dependent, at�t adultul c�t si copilul diabetic vor avea de luptat cu provocarile pe care le pun boala si tratamentul ei. Un tratament injectabil cronic pentru tot restul vietii, o dieta care presupune schimbarea unor obiceiuri alimentare si calcularea cantitatii de zaharuri permisa la fiecare masa sau gustare dar si urmarirea atenta a oscilatiilor glicemiei este un factor de stres important pentru pacientul diabetic si familia acestuia.
PROFILAXIE
Purtarea unor placute de indentificare
Persoanele diabetice vor purta la m�na sau la g�t placute de identificare (disponibile �n farmacii sau la medicul de familie) care vor permite un tratament mai prompt �n cazul aparitiei unor situatii de urgenta.
Profilaxia complicatiilor acute
Cresteri ale glicemiei peste valoarea normala se instaleaza lent, �nsa constituie urgente importante �n cazul �n care nu se intervine terapeutic c�t mai rapid posibil. Episoadele hipoglicemice apar rapid si constituie, de asemenea, urgenta majora, mai ales daca pacientul se afla la volanul automobilului. Daca valoarea glicemiei este mai mica decat 65 mg/dL nu se recomanda sofatul.
Profilaxia infectiilor la locul injectiei
Evitarea leziunilor la locul administrarii insulinei se va realiza prin urmatoarele metode:
- schimbarea permanenta a locului injectiei
- respectarea masurilor de asepsie locala (spalarea pe m�ini si dezinfectarea zonei respective cu un tampon de vata cu alcool medicinal)
- nu se vor utiliza ace uzate si nu se va folosi de mai multe ori acelasi ac.
TRATAMENT AMBULATORIU
Se vor respecta cu strictete c�teva masuri ce vor face parte din orarul zilnic al pacientului pentru a se mentine glicemia la valori c�t mai apropiate de cele tinta. O masura de rutina este aceea a monitorizarii periodice a glicemiei. De asemenea mesele se vor administra dupa un orar stabilit �n cantitati bine calculate.
Repartizarea zaharurilor pe parcursul unei zile
Carbohidratii influenteaza cel mai mult cresterea glicemiei. Pentru alcatuirea unui regim alimentar se va cere sfatul unui medic specialist �n nutritie. �n cazul copilului diabetic, nutritionistul va realiza un regim alimentar flexibil care va permite variatii �n functie de apetitul si necesitatile copilului.
Insulino-terapia
Datorita deficientei absolute de insulina tratamentul diabetului va include obligatoriu administrarea de insulina zilnic. Copiii �n v�rsta de 10 ani �si vor face singuri injectia zilnica de insulina sub supravegherea adultului. Totusi, �naintea v�rstei de 13 ani, injectiile cu insulina nu se vor lasa pe m�na copilului.
Monitorizarea glicemiei
Este recomandata automonitorizarea ambulatorie a glicemiei de c�teva ori pe parcursul unei zile.
 Activitatea
fizica
Activitatea
fizica
Pacientul va urma un program strict de exercitii fizice cu durata de minim 30 minute pe zi, c�t mai multe zile pe saptam�na. C�teva sfaturi utile pentru o buna desfasurare a activitatii fizice �n conditii de siguranta:
- copii si adolescentii cu diabet vor face efort fizic terapeutic c�t mai multe zile pe saptam�na si vor participa la activitatile sportive scolare lu�ndu-si masurile necesare prevenirii hipoglicemiei
- antrenorul va fi informat despre boala copilului si va cunoaste simptomele hipoglicemiei si masurile de interventie rapida �n caz de urgenta
�n timpul desfasurarii activitatii fizice se va avea la �ndem�na o gustare bogata �n zaharuri.
TRATAMENT MEDICAMENTOS
Singura metoda terapeutica eficienta �n tratamentul diabetului insulino-dependent este administrarea de insulina. �n uz exista mai multe tipuri de insulina, iar un pacient diabetic va utiliza de obicei o combinatie de insulina rapida cu una cu actiune de lunga durata. �n cazul �n care se sare peste administrarea unei doze se va contacta medicul de specialitate. Pacientul trebuie sa cunoasca bine:
- dozele care se administreaza la fiecare tip de insulina
- calendarul zilnic de administrare a insulinei: de obicei, terapia conventionala cu insulina cuprinde doua doze de insulina intermediara plus �nca o doza de insulina rapida postprandial (dupa masa de seara)
- dupa c�t timp se instaleaza efectul fiecarui tip de insulina, la ce ora este efectul terapeutic maxim si c�t dureaza actiunea fiecarei formule de insulina.
TRATAMENT CHIRURGICAL
Unele complicatii ale DZ de tip I necesita interventie chirurgicala:
- vitrectomia (extragerea chirurgicala a corpului vitros) �mbunatateste vederea la pacientii cu retinopatie diabetica
�n cazul insuficientei renale determinate de nefropatia diabetica, transplantul renal trebuie luat �n considerare, mai ales daca �n acelasi timp se realizeaza si transplant de pancreas
- transplantul de insule-beta pancreatice este o metoda chirurgicala aflata �nca �n faza experimentala.
De retinut!
Transplantul de insule beta-pancreatice este o modalitate terapeutica foarte scumpa. Dupa realizarea interventiei chirurgicale este necesar tratamentul imunosupresor pentru a fi prevenita reactia grefa-contra-gazda. Rata de succes a transplantului pancreatic a crescut �n ultimul timp datorita �mbunatatirii tehnicilor chirurgicale si medicatiei de ultima ora. �n viitor, transplantul de pancreas va fi �nlocuit cu transplant de insule pancreatice, �nsa pacientii cu complicatii nu sunt eligibili pentru acest tip de tratament.
ALTE TRATAMENTE
Nu exista tratament pentru DZ de tip I!
De asemenea, se vor evita produsele recomandate de catre asa-zisi clienti 'multumiti'. Aceste remedii miraculoase sunt scumpe si daunatoare, ele pot �nt�rzia sau �nlocui acele metode terapeutice dovedite a fi eficiente �n tratamentul diabetului insulino-dependent. �n cazul �n care pacientii doresc sa abordeze terapia diabetului folosind aceste produse neconventionale este recomandat sa ceara lamuriri despre aceste tratamente medicului specialist curant sau educatorului pe probleme de diabet.
ALTE TIPURI DE DIETE
Unii pacienti pot fi tentati sa abandoneze dieta stabilita de specialist si sa adopte alt tip de regim alimentar urmat de alti pacienti cu diabet sau sa consume alimente cu un index glicemic scazut (indexul glicemic este ridicarea nivelului glucozei �n s�nge �ntr-un interval de o ora). �nainte de a schimba regimul alimentar este recomandat sfatul unui dietetician.
TERAPII COMPLEMENTARE
Terapiile complemetare sunt acele modalitati de tratament care se folosesc �n paralel cu tratamentul traditional si includ:
- acupunctura
- biofeedback-ul
- chiroterapia (terapia cu ajutorul m�inilor)
- fitoterapia, antioxidantii, vanadium, magneziu sau crom. Fibrele solubile pot contribui la mentinerea glicemiei �n limite normale
- osteopatia (ramura medicinei alternative �n care terapia se bazeaza pe manipularea aparatului locomotor).
Acupunctura si biofeedback-ul sunt exemple de modalitati de tratament care pot diminua stress-ul sau tensiunea musculara, ele �mbunatatesc calitatea vietii pacientului dar nu vindeca boala de baza. Nu este recomandata folosirea terapiilor complementare ne�nsotite de tratamentul medicamentos cu insulina.
Implicatia kinetoterapiei in bolile de inima
17.10.2008
Informati generale
Efortul fizic ce se
realizeaza in cadrul unui program kinetoterapeutic (dar si viata de toate zilele este
un permanent efort fizic si neuropsihic)
se caracterizeaza din punct de vedere fiziologic printr-o stare de tensiune functionala
activa somato-psihica de stres, care declanseaza
reactia generala de adaptare. Spre deosebire de alte tipuri de stres, acesta
poate fi dirijat si dozat in cadrul programelor
de kinetoterapie (terapie prin miscare sau antrenament la efort).
In
ultimii 15-20 de ani, numeroase studii au demonstrat ca procedurile nemedicamentoase
(terapia prin miscare - kinetoterapia) pot determina o imbunatatire a
calitatii
vietii celor suferinzi de
afectiuni cardiovasculare de la hipertensiune arteriala (HTA) pana la cardiopatia ischemica (CI) - trecand prin infarctul miocardic acut (IMA) si ajungand la un posttransplant cardiac
Aplicarea
inadecvata a terapiei nemedicamentoase dupa altii
paramedicamentoase, sa zicem a kinetoterapiei, se datoreaza lipsei de incredere in ea si excesului de incredere in terapia medicamentoasa prin aplicarea inoportuna
si excesiva de medicamente la o larga categorie de bolnavi asimptomatici, cu crestere usoara sau moderata
a tensiunii arteriale, netinand cont ca efectele secundare ale medicamentelor.
De
exemplu: un pacient cu HTA tratat medicamentos nu insemna ca este si recuperat si are o
calitate a vietii schimbata spre bine. Prin folosirea drogurilor si obtinerea
efectului terapeutic, el devine astenic, anxios, depresiv si
munceste tot mai greu si fara placere.
Recuperarea
medicala prin folosirea kinetoterapiei urmareste mentinerea capacitatii de
prestatie (capacitatii functionale) in paralel cu scaderea valorilor
tensionale sau a afectiunii in alt caz. Ea nu exclude in totalitate, folosirea terapiei
medicamentoase, care insa poate fi redusa ca dozaj.
Recuperarea
bolnavilor cu infarct miocardic acut (IMA) a fost cea care a pus bazele recuperarii prin miscare
(kinetoterapie cardio si respiratore)
a cardiopatiei ischemice si in general a recuperarii pacientilor cu afectiuni
cardiovasculare.
Cui se adreseaza?
Nu se poate neaparat specifica o anumita varsta,
mai ales ca din nefericire tot mai multi tineri chiar sportivi sufera sau chiar
decedeaza din cauza unor probleme cardiovasculare De la nastere sau chiar din
prima copilarie pot apare aceste suferinte, insa marea masa reprezinta
persoane de varsta a treia dupa 60-65 ani, care ar putea suferi de la 45 de ani de
o forma de hipertensiune arteriala sau
boala coronariana etc.
Kinetoterapia este recomandata
tuturor, in functie de situatie, indiferent de varsta, doar tinandu-se cont de
diagnostic si de testele de efort!
Cum se aleg exercitiile
Factorii in functie de
care se indica tipul de exercitiu fizic: individul, persoana cu diagnosticul
la zi corect cu specificarea indicatiilor si contraindicatiilor de efort fizic.
Contraindicatiile
majore a efortului fizic de durata raman complicatiile severe: de boala
cardiovasculara (cu cardiopatie ischemica), varstnicii dupa infarct
miocardic, cu diabet zaharat la persoane supraponderale sau obezi
De
asemenea, nefropatia diabetica se poate agrava la efort fizic.
In
timpul programelor de kinetoterapie trebuie sa se tina cont si
de factorul climatic (temperatura scazuta spre 0 grade
C, vant) pentru ca cordul se solicita suplimentar la frig. Invers la peste 25 C
grade creste frecventa cardiaca, deci intensitate antrenamentului
kinetic trebuie bine dozat.
Totodata,
este indicat sa
nu se manace
inainte sau imediat dupa kinetoterapie, indicat este sa luam o
gustare cu o ora inainte si dupa kineto. Se vor evita dupa programul kinetic dusurile si baile fierbinti sau inotul in apa peste 36
grade C.
Factorii nocivi si de risc:
grasimile, alcoolul, cafele mai multe pe zii, fumatul de multe ori asociat programelor
kinetice de catre bolnavii iresponsabili.
Perioada de tratament
Orice antrenament
la efort prin practicarea unor exercitii fizice chiar sub denumirea de kinetoterapie
este recomandat sau prescris de un medic, dupa ce au fost facute teste de efort
standardizate sau nestandardizate, ECG, mecanofonocardiografie, scintigrafia
miocardica, angiocardiografia nucleara, teste de efort pentru membrele superioare, efortul
izometric, teste de
stres farmacologice si de laborator, urmat de o diagnosticare
corecta a afectiunii. Metodologie de aplicare
Dupa
examinare si stabilirea diagnosticului se va alcatui planul de tratament al
pacientului individualizat (pe luni, saptamani si zile),
se va acorda o fisa de urmarire a recuperarii cardiovasculare, cu
obiective specifice de urmarit, mijloacele specifice de kinetoterapie, adica
tipul de efort, modul de realizarea a efortului si tehnicile,
procedeele adjuvante apoi frecventa, durata,
intensitatea antrenamentului fizic si costul energetic.
Mijloacele
kinetoterapiei in recuperarea afectiunilor cardiovasculare sunt foarte variate: de
la simple tehnici de masaj gimnastica vasculara Burger exercitii psiho-active, cele de respiratie, pana la
cicloergometru pentru membrele superioare, membrele inferioare, mersul alergare de tip jogging, chiar
saritul corzii si
diferite sporturi.
Perioada
de tratament
este in functie de individ (varsta, sex, parametrii
functionali
etc) de diagnostic
si de gravitatea afectiunii.
Este
posibil ca primele ameliorari sa apara
si dupa numai o saptamana de kinetoterapie mai ales dupa cazurile grave
postoperatorii, post by-pass aortocoronarian sau dupa infarctul de miocard.
Pacientul poate
parasi sectia
de terapie intensiva dupa 2-3
zile,
iar incepand
cu ziua a 6-7
poate incepe
recuperarea prin exercitii kineto si sa reia mersul prin salon.
Ce afectiuni pot fi tratate?
Pana prin anii 1975
printre contraindicatiile recuperarii fizice (kinetoterapie sau cultura
fizica medicala pe atunci) erau trecute cardiomiopatiile. In momentul de fata
cardiomiopatia dilatativa sau insuficienta cardiaca congestiva este considerata
indicatie la recuperare prin terapie prin miscare - kinetoterapie
Bineinteles pe primul loc in randul
afectiunilor care se pot trata prin kinetoterapie se situeaza cardiopatia ischemica cu
multiplele sale forme
dupa infarctul miocardic acut (IMA);
dupa by-pass aortocoronarian;
dupa angioplastie coronariana;
bolnavi cu angina pectorala stabila de efort;
bolnavi cu ischemie miocardica silentioasa.
In rest, orice om
sanatos, care nu sufera de hipertensiune arteriala, nu este supraponderal spre
obez, sau cu diabet
zaharat poate
beneficia de efectele kinetoterapiei.
Afectiuni
cardiovasculare care pot fi prevenite si tratate prin kinetoterapie:
Kinetoterapia in cardiopatia ischemica (CI)
Recuperarea in infarctul miocardic acut (IMA)
Kinetoterapia in angina pectorala stabila de efort
Kinetoterapia bolnavilor cu disritmii
Kinetoterapia in cardiopatia ischemica silentioasa
Kinetoterapia in insuficienta cardiaca
Kinetoterapia in hipertensiunea arteriala (HTA)
Kinetoterapia in hipotensiunea arteriala
Kinetoterapia bolnavilor valvulari
Kinetoterapia in arteriopatiile periferice
Kinetoterapia in afectiunile venoase
Kinetoterapia posttransplant cardiac
Alimentatia corecta
Regimul alimentar
si obiceiurile alimentare in combaterea stresului, a starilor conflicuale din
familiale sau profesionale, se vor schimba in asa fel incat sa corectati nivelul caloric, greutatea
corporala, valoarea lipidelor serice, a glicemiei - factori care pot contribui la agravarea
evolutiei bolii. Sunt de evitat: mesele copioase,
condimentele, ardeiul iute, piperul, excesul de sare, excesul de grasimi de
tip animal, dulciuri concentrate, painea si produsele fainoase, consumul de
alcool, fumatul, apele minerale bogate in
bicarbonat de sodium.
Veti
prefera mesele mai mici reduse
cantitativ si caloric, fractionate pe 5-6 pe o zi, legumele si fructele (salate din
acestea), uleiurile vegetale, carnea fara grasimi (peste, curcan, pui,
oaie, vitel), apele sulfuroase.
De
asemenea, nu este indicat sa plecati la drum obositi, agitati, nemancati
sau sa va deplasati in timpul noptii in conditii meteo nefavorabile.
In
concluzie, putem afirma ca la ora
actuala recuperare
prin mijloacele kinetoterapiei sunt
indispensabile tuturor bolnavilor cardiaci, si in primul rand bolnavilor cu cardiopatie
ischemica.
De
asemenea, trebuie sa subliniem ca kinetoterapiei nu mai reprezinta o disciplina rezervata
unei categorii inguste de specialisti
kinetoterapeutul sau fiziokinetoterapeuti,
ci ea este un subiect care trebuie cunoscut nu numai de catre cardiologi
ci si de internisti, chirurgi,
traumatologi, neurologi medici de familie si de fiecare medic curant
Beneficiul exercitiilor pentru diabetici
Stiai ca exercitiile ajuta la prevenirea complicatiilor serioase care se instaleaza o data cu diabetul si cu bolile cardiovasculare? Cercetatorii au aratat in mod repetat ca activitatea fizica regulata reduce riscul confruntarii cu atacurile de cord sau cu accidentele vasculare cerebrale, contribuie la indepartarea surplusului de kilograme si imbunatateste starea de spirit.
Stiai ca exercitiile
ajuta si la reducerea nivelului de glucoza din sange? Este perfect adevarat. In
cazul persoanelor cu diabet de tip 2, activitatea fizica imbunatateste
sensibilitatea insulinara si influenteaza coborarea nivelului de
glucoza din sange pana la atingerea unei limite normale.
Cand
faci sport, corpul tau foloseste mai mult oxigen
- de douazeci de ori mai mult
- fata de momentele in care nu depui efort fizic. Din aceasta cauza muschii folosesc mai
multa glucoza pentru a face fata
solicitarilor de energie venite din partea intregului organism.
Medicamentele pentru scaderea
tensiunii arteriale reduc atat presiunea sistolica, cat si pe cea diastolica.
Persoanele in jurul varstei de 60 de ani prezinta o presiune sistolica ridicata
si o presiune diastolica normala. Din aceast motiv, activitatea fizica este
recomandata inclusiv in cazul persoanelor in varsta. In acelasi timp,
exercitiile imbunatatesc actiunea insulinei in muschii periferici, facandu-i mai eficienti, astfel incat
sa obtii o cantitate cat mai mare din insulina produsa de pancreas.
In
cazul persoanelor diabetice in varsta, scaderea
sensibilitatii insulinare ce se
accentueaza o data cu varsta se datoreaza si lipsei de activitate fizica. Un program regulat de exercitii
aduce numai beneficii atat pentru perioada prezenta, cat si pentru anii ce
urmeaza.
Sportul se asociaza unui program alimentar
Din
moment ce exercitiile grabesc metabolismul glucozic, ai nevoie sa consumi anumite alimente
inainte de inceperea activitatii sportive. Mai jos iti oferim niste sugestii
alimentare privind activitati precum aerobicul, biciclismul, inotul sau plimbarea vioaie. Nu uita insa ca trebuie
sa te consulti cu medicul specialist inainte de a-ti modifica programul
alimentar.
Daca nivelul zaharului in sange este cuprins intre valorile 70-150 mg/dL, este recomandat sa mananci intre 10-15 g de carbohidrati, precum: un fruct (un mar mic, jumatate de banana, o portocala mica, 2 lingurite de stafide); un produs de braserie (o jumatate de bagheta, 12 covrigi mici, 3 cesti de floricele preparate fara unt sau ulei) sau sa bei un pahar cu lapte sau o jumatate de ceasca de suc de portocale.
Daca nivelul zaharului in sange este mai scazut de 70 mg/dL, mananca intre 25-35 g de carbohidrati: un pahar de lapte si un fruct sau un produs de braserie.
Daca nivelul zaharului in sange este mai mare de 150 mg/dL, nu este necesar sa consumi nimic deosebit inainte de a-ti incepe programul de exercitii. S-ar putea sa fie cazul dupa 30-60 de minute, dar numai dupa ce iti monotorizezi profilul glicemic.
Daca nivelul glicemic este mai mare de 240 mg/dL, este bine sa ai la indemana cetona. Este posibil sa ai nevoie de insulina. Nu manca nici un fel de aliment inainte de exercitii.
Daca nivelul glicemic depaseste 300mg/dL nu trebuie sa faci nici un exercitiu.
Sfaturi privind
exercitiile
Activitatea
fizica ar trebui sa joace un rol important in viata oricarei
persoane, dar
este cu atat mai valoroasa in cazul diabeticilor. Pentru a evita aparitia
incidentelor mai putin placute este bine sa acorzi atentie sfaturilor care urmeaza.
verifica nivelul glucozei din sange inainte si dupa exercitii;
daca nivelul este prea ridicat pentru a face orice exercitiu, doctorul tau va decide daca iti este permis consumul unui aliment inainte de activitatea fizica sau daca este cazul sa opereze schimbari privind doza de insulina inainte de exercitii.
daca ai retinopatie, evita activitatile care iti solicita un efort fizic ridicat precum handbalul si ridicarea greutatilor, pentru ca pot fi afectate vasele de sange din ochi;
daca ai neuropatie periferica, asigura-te ca ti-ai ales o incaltaminte corespunzatoare si ca ai fost anterior la un consult amanuntit;
daca ai in familie cazuri de colesterol marit, trigliceride marite sau atacuri de cord, este bine sa te prezinti pentru o examinare cardiaca inainte de a incepe programul de exercitii.
Dictionar de termeni
(Informatii
preluate din Larousse Dictionar de Medicina : Bucuresti, Univers
Enciclopedic 1998; www.universenciclopedic.ro)
Retinopatie - orice afectiune a retinei, indiferent de cauza ei.
Retinopatia diabetica - aceasta afectiune este cauzata de o degenerescenta a capilarelor care iriga retina persoanelor atinse de diabet de cel putin zece ani.
Neuropatie - afectiune a sistemului nervos. Sinonim: neuropatie periferica. Termenul de neuropatie grupeaza toate afectiunile sistemului nervos periferic, format din nervi si din ganglioni.
Exercitiile fizice si tratamentul diabetului
|
Exercitiile fizice si tratamentul natural al diabetului
Data aparitiei: 22.05.2006
 Recomandarile traditionale
ayurvedice
Recomandarile traditionale
ayurvedice
In
anul 600 i.Hr., inteleptul Sushruta, celebru practician ayurvedic, ii sfatuia diabeticii
obezi sa realizeze exercitii fizice viguroase, cum ar fi de exemplu parcurgerea
pe jos a unei distante de cel putin 4 km sau sapatul unei gropi ori a
unei fantani. De asemenea, el ii sfatuia pe diabeticii slabi sa nu faca efort
fizic prea
mare, fara sa renunte insa la activitatea fizica.
Dupa descoperirea insulinei, Joslin si Katsch au subliniat importanta exercitiului fizic, drept unul din cele trei principii de baza al tratamentului diabeticilor. Aparitia medicamentelor hipoglicemiante orale in anii �50 a condus la nerespectarea acestor principii de baza, atat de catre medici, cat si de catre bolnavi.
Directii vindecatoare in tratament
Controlul
dietei, efortul fizic controlat si scaderea in greutate a necesitat un efort sustinut
din partea
bolnavului, care avea nevoie de o motivatie puternica si de o
constanta vigilenta. Inghititul unei pastile sau doua zilnic era mult prea confortabil, iar
daca zaharul sanguin scadea, atunci de ce sa il mai intereseze pe cel bolnav
exercitiile fizice? In tot acest
context nefiresc, producatorii de medicamente
puteau foarte usor sa isi lanseze si sa isi promoveze medicamentele. Dar
cine promoveaza exercitiile fizic si
scaderea in greutate prin mijloace naturale?
Rezultatele unui studiu clinic prospectiv, initiat in anii �70 si desfasurat pe o durata de zece ani, intitulat Programul universitar de diabet , a procedat la compararea diferitelor modalitati terapeutice folosite pentru tratarea diabetului. Rezultatele au fost zguduitoare. Concluzia principala a fost aceea ca exista o relatie foarte stransa intre mortalitatea mare din cauze cardiovasculare si folosirea medicamentelor pe baza de sulfoniluree.
Acea concluzie a fost cel putin nelinistitoare, atat pentru medici, cat si pentru bolnavi. Rezultatele au constituit subiectul unei mari controverse, dar ceea ce a rezultat bun de aici a fost faptul ca s-a inteles rolul exercitiilor fizice si al necesitatii pierderii in greutate, ca modalitate primara de tratament al diabetului declansat la maturitate.
In prezent, un medic bun nu ar prescrie de la inceput nici insulina, nici medicamente orale unor diabetici asimptomatici, a caror dieta si regim de viata (exercitii fizice) nu au fost mai intai respectate cu rigurozitate si sinceritate. Mai mult decat inainte, el va pune accentul pe necesitatea unui exercitiu fizic regulat si pe scaderea in greutate.
Care sunt efectele exercitiilor fizice in diabet?
In 1887 s-a
descoperit ca viteza de metabolizare a glucozei este marita in timpul efortului
muscular. In 1919, Allen a demonstrat ca exercitiile fizice induc o scadere a
zaharurilor din sange si pot imbunatati toleranta la carbohidrati a bolnavilor
de diabet. Pe de alta parte, s-a apreciat ca la diabeticii ketotici slabiti,
exercitiul are efecte adverse. In era insulinei, Lawrence a demonstrat ca
exercitiul fizic potenteaza efectele hipoglicemiante ale insulinei injectata
subcutanat.
Cand au fost comparati copii bolnavi de diabet juvenil dintr-o tabara de vara, unii care faceau exercitii, altii care nu faceau, s-a descoperit ca necesitatile pentru insulina scad prin efort fizic. Goldstein si altii au descris factorul de activitate musculara care este eliberat prin folosirea muschilor, care aparent stimuleaza preluarea glucozei, chiar si in muschii relaxati.
Stimularea preluarii
glucozei in timpul efortului muscular ar putea depinde de cresterea legarii
insulinei de receptorii sai din celulele musculare, rezultand o
sensibilitatea marita la insulina.
Necesitatile
crescute de combustibil
pentru efortul muscular (acizi grasi liberi, glucoza)
sunt satisfacute in principal prin cresterea producerii a trei hormoni,
noradrenalina, adrenalina si glucagonul, stimulata de hormonul de crestere
si de cortizol. Noradrenalina creste viteza de lipoliza si de eliberare a
acizilor grasi liberi din depozitele de grasime. Adrenalina stimuleaza pana la
de 6 ori glicogenoliza in timpul exercitiilor fizice si mobilizeaza si glicogenul din ficat,
stimuleaza glucagonul si inhiba secretia de insulina. Glucagonul are un rol central in eliberarea din
ficat a glucozei indusa de efort.
Antrenamentele fizice determina o imbunatatire a performantelor miocardului, a transportului oxigenului si a extragerii oxigenului in muschi. Nivelul mioglobinei este crescut, numarul si marimea mitocondriilor creste, la fel si continutul lor enzimatic si activitatea enzimatica. Astfel ca pentru aceeasi cantitate de oxigen extras, necesitatea metabolica si circulatorie este scazuta.
In subiectii antrenati descreste activitatea catecolaminei. Exercitiile cresc activitatea fibrinolitica a plasmei, fapt important, deoarece diabeticii prezinta o scaderea semnificativa a fibrinolizei plasmaticei si o fibrinopatie primara care pot precede anomalii metabolice si vasculare.
 Rolul vindecator al practicii YOGA
Rolul vindecator al practicii YOGA
In prezent, exista
un mare entuziasm, larg raspandit, privind efectul posturilor corporale din
YOGA (numite asana) in tratarea diabetului. Tipul de exercitii fizice
recomandat de inteleptul ayurvedic Sushruta (plimbari lungi, saparea unei
fantani, sapatul in gradina, calaria) poate fi in mod fericit completat cu
practicarea exercitiilor YOGA, aceasta pentru ca asana-ele actioneaza reglator
intr-un mod diferit.
In practica exercitiilor fizice din YOGA, se pune accentul in special pe autocontrolul mintii. Una dintre metodele moderne de control al zaharului din sange este biofeedback-ul. In aceasta tehnica, relaxarea musculara se obtine cu ajutorul unui electromiograf. Ideea care sta la baza tehnicii este aceea ca stresul produce o crestere a zaharului in sange (prin mecanismul neuroendocrin), iar tehnicile de relaxare produc o descrestere prin acelasi mecanism.
Alte date recente arata ca meditatia ajuta considerabil la modificarea tiparului metabolic de la tipul A (sistemul nervos simpatic supraexcitat) la tipul B (predominanta parasimpaticului). Impulsul adrenergic este esential in sporturile competitive, iar posturile corporale YOGA (asana-ele) reduc tendinta catre suprastimulare. Ceea ce este de apreciat este ca exercitiile fizice dinamice si asana-ele nu sunt echivalente, iar beneficiile fiecarora sunt mediate de mecanisme diferite.
Imbinarea acestor doua tipuri de exercitii fizice poate conduce la o reglare sistemica generala, cu efecte benefice in reglarea proceselor metabolice si in echilibrarea functionarii organismului uman.
Exercitiile Tai Chi ajuta la tratarea diabetului de tip 2
de Alina Musatoiu HotNews.ro
Miercuri, 2 aprilie 2008, 19:05 Life | Natural

Tai Chi este cunoscut ca un efort mediu
Foto: exmsft.com
![]() 12 saptamani de
exercitii Tai Chi au fost suficiente pentru a pune pe picioare sistemul imunitar
al pacientilor, precum si pentru a le normaliza nivelul glicemiei, au constatat
doua studii separate.
12 saptamani de
exercitii Tai Chi au fost suficiente pentru a pune pe picioare sistemul imunitar
al pacientilor, precum si pentru a le normaliza nivelul glicemiei, au constatat
doua studii separate.
Metoda chinezeasca
de arte martiale combina respiratia controlata cu miscarile lente, ajungandu-se
astfel la o relaxare generala a corpului si a mintii.
Primul studiu,
efectuat in Taiwan, a comparat 30 de pacienti suferind de diabet zaharat de tip
2 cu 30 de persoane fara afectiuni. De-a lungul a 12 saptamani, participantii,
aflati sub supravegherea unui specialist, au invatat 37 de miscari Tai Chi.
Sedintele au durat cate 3 ore.
La sfarsitul
proiectului, testele efectuate pe grupul pacientilor cu diabet au aratat ca
glicemia acestora scazuse, iar nivelul substantelor care cresc sistemul
imunitar era mai mare, sustine bbc.co.uk
Se stie ca efortul
fizic intens afecteaza sistemul imunitar, in schimb aceste studii demonstreaza
ca efortul moderat poate avea efect invers, ajutand organismul sa lupte mai
bine impotriva infectiilor.
Alte efecte
Studii anterioare
sugereaza faptul ca Tai Chi ar imbunatati activitatile respiratorii si
cardiovasculare, precum si flexibilitatea si relaxarea.
Al doilea studiu,
efectuat de Universitatea din Queensland pe 11 participanti, a avut rezultate
asemanatoare. In cadrul acestui program, participantii, care aveau toti
glicemii crescute, au facut exercitii Tai Chi si Qigong, o practica asemanatoare,
de trei ori pe saptamana.
In afara de scaderea
glicemiei, pacientii au pierdut in greutate, li s-a normalizat tensiunea
arteriala, iar rezistenta la insulina a scazut. Participantii au mai spus ca
dorm mai bine, au mai multa energie si ca nu mai simt dureri.
Diabetologii
britanici le recomanda diabeticilor sa faca circa 30 de minute de sport pe zi,
5 zile pe saptamana, dar sa nu exagereze cu intensitatea
Exercitiile intense si de scurta durata previn diabetul
28 ianuarie 2009
![]()
Potrivit health24.com, un studiu publicat de
BMC Endocrine Disorders Journal a evidentiat legatura dintre exercitiile
fizice intense, de scurta durata, si imbunatatirea metabolismului. Exercitiile
scurte dar intense, efectuate de cateva ori pe saptamana, pot reduce riscul
aparitiei diabetului prin stimularea
capacitatii organismului de a procesa
zaharul din sange.
Pe
parcursul studiului, medicii au evoluat modul in care exercitiile fizice intense de scurta
durata afecteaza metabolismul a 16 barbati sedentari.
Riscul
de dezvolta afectiuni cardiovasculare
si diabet de tip 2 este redus
substantial prin actvitate fizica regulata. Din
pacate, multi oameni sunt de parere ca pur si simplu nu au timp de exercitii
fizice. Dar ceea ce am descoperit indica faptul ca numai cateva exercitii
intense, fiecare cu o durata
de 30 de secunde, imbunatatesc dramatic
metabolismul in numai doua
saptamani. ,
a declarat profesorul James Timmons, care a lucrat impreuna cu o echipa
de cercetatori de la Heriot-Watt University Edinburgh.
Voluntarii
care au participat la studiu au
folosit bicicleta medicinala pentru sedinte
scurte, dar la cea mai mare
intensitate posibila. In principiu, spun specialistii, orice activitate fizica de
acest gen efectuata de cateva ori pe saptamana poate avea acelasi efect.
Tratarea diabetului gestational prin dieta si exercitii fizice
Autorgeorge - Data adaugare13 Martie 2009
Boli in legatura cu acest articol:
Diabet gestational
Pentru o femeie insarcinata, nimic nu este mai important decat sanatatea sa si a copilului ei. De aceea, este esential ca toate femeile care doresc sa nasca un copil sanatos sa se informeze cu privire la eventualele afectiuni care pot aparea in timpul sarcinii. Una dintre aceste afectiuni care apare in timpul sarcinii si poate afecta sanatatea copilului este diabetul gestational.
Acest tip de diabet este specific femeilor insarcinate. O femeie insarcinata este diagnosticata cu diabet gestational doar daca inainte de a ramane insarcinata nu a suferit de diabet. Diabetul gestational se caracterizeaza prin cresterea nivelului de glucoza din sange care, din cauza ca pancreasul mamei nu mai produce suficienta insulina, nu mai poate fi absorbit de celule pentru a conferi energie organismului. Deficienta de insulina se datoreaza schimbarilor hormonale care au loc in timpul sarcinii. Daca nu este tratat la timp, diabetul poate avea consecinte foarte grave asupra sanatatii mamei si copilului.
Daca diabetul gestational nu este tratat in primul trimestru, copilul se poate naste cu defecte grave care ii afecteaza organe importante (ca inima sau creierul). In trimestrul al doilea, diabetul gestational netratat poate duce la o crestere in exces a fatului, care pune in pericol sanatatea mamei in momentul nasterii.
Deoarece diabetul gestational poate pune atat de multe probleme pentru sanatatea atat a copilului cat si a mamei, este esential ca aceasta afectiune sa fie depistata din timp. Toate femeile sunt testate obligatoriu intre saptamanile 24 si 28. Simptomele diabetului gestational difera foarte mult de cele ale diabetului normal, de aceea afectiunea nu se face simtita din timp.
Daca totusi prezentati unul sau mai multe din urmatoarele simptome, este recomandat sa va prezentati urgent la medic: urinare frecventa, foame si sete extrema, oboseala. Daca ati fost diagnosticata cu diabet gestational, este imperativ sa incepeti imediat tratamentul. Tratamentul pentru diabetul gestational se bazeaza in mare parte pe dieta si exercitii fizice dar poate fi complementat si cu o testare zilnica a nivelului de glucoza din sange sau injectii cu insulina.
Pe parcursul tratamentului, este foarte imporant sa-l tineti la curent pe medicul dumneavoastra cu orice schimbari fizice care survin pentru ca acesta sa poata, daca este nevoie, sa va ajusteze planul de dieta. O dieta sanatoasa si hranitoare este importanta pentru orice femeie insarcinata, insa este esentiala pentru o femeie care sufera de diabet gestational. Primul pas este sa inlocuiti zaharul rafinat pe care il gasiti in sucuri, produse de patiserie, dulciuri, cu carbohidrati complecsi.
Carbohidratii complecsi pot fi obtinuti din fructe, legume, cereale integrale dar si aceste alimente trebuie consumate in cantitati moderate si complementate cu cantitati suficiente de proteine pentru a tine nivelul de glucoza din sange la un nivel normal. Cealalta parte integranta a unui tratament eficient pentru a tine sub control diabetul gestational este sportul. In timpul efortului fizic, nivelul de glucoza din sange scade deoarece este transformat de celule in energie. Exercitiile fizice va ajuta in acelasi timp sa va feriti de problemele cardiovasculare care sunt asociate in mod normal cu diabetul.
Orice program zilnic de exercitii fizice trebuie elaborat in colaborare cu medicul, dar in principiu, activitatile fizice trebuie sa fie usoare. O sedinta de 30 de minute, efectuata zilnic sau de cel putin 3 ori pe saptamana este suficienta pentru mentinerea la nivel normal a glucozei din sange. Pentru a depune efortul fizic necesar puteti sa faceti innot, yoga, sau puteti pur si simplu sa va plimbati in parc. Daca suferiti de diabet gestational, o combinatie intre dieta si exercitii fizice este cea mai buna si sigura metoda de a controla nivelul de glucoza din sange.
Best Stomach Workout for Diabetics
Posted by: admin In: diabetes| exercise
If you have diabetes or are at risk of developing it, then you might want to know which are the best exercises to workout your stomach to lower your insulin dependency. This blog post will help you lose weight and move you closer to combating Type 2 Diabetes.
Do Diabetics need to do special exercise?
This is a great question and while usually
people with diabetes can do the same exercises as a regular dieter, they do
need to take it easy and not push themselves so hard. Type 2 Diabetes has
common symptoms of excessive thirst, weakness, fatigue and numbness in the feet
which can be a concern when exercising.
For that reason it is recommended that you always be aware of how you are feeling as you exercising and monitor your blood glucose levels.
The good news is that even low intensity exercise can help lower your weight if you are a diabetic.
How to combat
Type 2 Diabetes
Increasing your physical activity and
decreasing your sugar consumption are the first steps to overcoming diabetes.
Even a small drop in weight, 10 to 15lb (5kg) may be enough to restore your
insulin sensitivity.
Maintaining a healthy weight and being physically active can reduce a persons risk of type 2 diabetes by up to 60%.
Having a lot of fat around your waist and stomach is usually common with diabetic sufferers.
What are the best stomach exercises to workout?
 Interestingly
enough, doing stomach exercises such as sit-ups will not reduce the fat around
your stomach. All this does is strengthen your abdominal muscles.
Interestingly
enough, doing stomach exercises such as sit-ups will not reduce the fat around
your stomach. All this does is strengthen your abdominal muscles.
The very best exercise to lose stomach fat is actually walking. As long as you are also eating healthy, walking for around 30 minutes every day will safely drop your fat without adding any strain on your condition.
Best of all it requires no special equipment, no gym fees and the only cost you may have is to get yourself a good pair of walking shoes.
Start out with walking 2-3 times per week for 30 minutes each session and then as your fitness improves add an extra day and increase your time by a few minutes each week.
This is the best way to workout your stomach (and your whole body) if you are a diabetic.
Exercise Tips for Diabetics
Wed, 08/22/2007 - 10:15am by FitSugar
4 Comments - 3,878 Views
Did you know that about seven percent of the population has been diagnosed with one of the types of diabetes?
 Contrary
to popular belief, having diabetes does not mean that you can not exercise. In fact
staying active is a great way to prevent and control diabetes. It just means
that you need to approach exercise with extra care, so here are some exercise tips for diabetics:
Contrary
to popular belief, having diabetes does not mean that you can not exercise. In fact
staying active is a great way to prevent and control diabetes. It just means
that you need to approach exercise with extra care, so here are some exercise tips for diabetics:
Wear well-fitted shoes
Dress in light clothing
Exercise after meals, if possible, to reduce the risk of hypoglycemia
Warm-up (stretch) prior to exercise
Remember to drink regularly during exercise
Take soft candy
Build exercise tolerance
- Do not perform intense exercise without discussion with your personal physician
How to Control Diabetes With Exercise
by Dr. Allen Bennett King and Dr. Dana Armstrong
Browse the article How to Control Diabetes With Exercise
Introduction to Exercise and Diabetes
The three cornerstones in the treatment of diabetes are food, medications, and activity. Of these three, activity is often a first choice for the person who has diabetes. Moving toward a more physically active life is generally inexpensive, convenient, and easy and usually produces great rewards in terms of blood glucose control and a general feeling of well-being.
|
The Benefits
of Here are some of the ways a more active lifestyle can help diabetics:
|
Whenever you actively use a
muscle, you burn both fatty acids and glucose. During and after periods of
activity, your falling glucose level is sensed by the beta cells in your
pancreas, and they relax their output of insulin.
This gives your beta
cells a break from excessive insulin production. In addition, the lower insulin
levels signal your liver to empty its glucose reserves (glycogen) into the
blood to supply the muscles with needed energy.
As physical activity
continues, the liver converts amino acids, lactic acid, and fats into glucose
to supply the muscles. If the activity continues long enough, even the body's
fat cells get in the game. They compensate for the reduced fatty acid levels in
your blood by converting their stored triglycerides into fatty acids.
When all of these
steps are considered, it's easy to see why using your muscles is the perfect
treatment for diabetes. It lowers blood glucose, lowers fatty acid levels in
your blood, and reduces the workload of your pancreas. And, unless you are on a
medication that can cause hypoglycemia, physical activity won't cause your
blood glucose level to fall below normal the way some other diabetes treatments
may.
In this article, you
will learn how exercise can be incorporated into a battle plan for managing diabetes.
First, though, you must consider some of the risks, which are outlined in the
following section.
Assessing Exercise Risks
Becoming more physically active
is not completely without risks for people with diabetes. On the other hand,
remaining sedentary is no bargain, either; it does nothing to help your glucose
control, your weight management, or your overall well-being. To gain the
benefits of increased physical activity and minimize potential risks, you need
to understand and evaluate those risks up front and take steps to prevent
problems before they occur.
Hypoglycemia
For people with
diabetes who take medication or insulin, hypoglycemia is a concern. Whenever
you are physically active, your muscles burn glucose. First, they gobble up the
glucose they have stored as glycogen. As the activity continues, glucose from
the blood pours into the muscles to supply their energy needs, lowering blood
glucose levels. However, this march of glucose from the blood into the muscles
doesn't end when the activity stops.
|
Should I Have Before starting moderate- to high-intensity activity, you should have an exercise stress test if you:
Talk to your doctor about having a stress test if any of the above applies to you. |
The body needs to refill the
muscles' glucose storage tanks in preparation for future movement. As a result,
a hypoglycemic reaction can occur not only during periods of activity but up to
24 hours later. Some people with diabetes who have frequently experienced
hypoglycemia begin to associate any form of activity with a loss of glucose
control.
For such
individuals, a lack of glucose testing may keep them in the dark about how
their body reacts to activity. As a result, they are unprepared for the low blood
glucose level that can occur when they mow the lawn or when they take a brisk
walk through the park. When such a low occurs, they may grab a handful of jelly
beans to treat the low, only to find their glucose level skyrocketing as a
result. So they take extra insulin or medication at dinner to treat the high, but
the blood-glucose roller-coaster ride continues with another low before they go
to bed.
These fluctuations
create great confusion and frustration, leaving these individuals upset and
scared. Activity, they may decide, is not worth the seemingly unpredictable
swings in glucose. For such individuals, more frequent blood glucose testing
can help them better understand their body's response to exercise and prepare
for it by adjusting medication or food intake.
Heart Disease
Before you increase
your activity level, you need to consider the possible presence of heart
disease. As you've already learned, coronary heart disease is very common in
people with diabetes, affecting perhaps as many as 50 percent of them. To
assess your risk, you and your doctor need to take into account your age, your
blood pressure, your blood fats, whether you have protein in your urine, the
length of time you have had diabetes, and your family history.
So before you begin
increasing your level of activity, consult your doctor and, if appropriate,
have an exercise tolerance test. This test is done on a treadmill and reflects
your heart's ability to work under stress. Your chances of having a positive
result, indicating heart disease, increase with each risk factor you have. Even
if you are at increased risk or have a positive test, you will likely still be
able to increase your physical activity; you will just need to work more
closely with your diabetes care team to set safe guidelines for activity and,
perhaps, to determine if medications to lower your risk of heart trouble are in
order.
Diabetes Complications
Before you increase
your activity level, you need to account for any diabetic complications or
related conditions that may be present. Some types of activity may not be wise
for people with certain medical conditions. Any activity that includes
straining, such as weight lifting, can dramatically increase blood pressure
during the actual activity, further aggravating any hypertension that is
present.
To lessen any
potential problems, you need to have your blood pressure well controlled before
you start increasing your activity level and especially before beginning an
activity that involves straining. Proliferative retinopathy is also aggravated
by straining, which increases the pressure within some of the weakened blood
vessels of the eyes. Activities that require straining or that involve jarring
or rapid head motions may also cause an acute hemorrhage in already weakened
eye vessels.
For this reason, it
is important to have your eyes examined for signs of retinopathy before
starting an exercise program and have them rechecked annually. If you have
significant nerve disease in your feet, you may not be able to feel injuries to
your feet, the most common of which are blisters. This does not mean you cannot
exercise, but it means that you need to have your feet checked by your doctor
first and you must observe good foot care at home, including inspecting your
feet for sore spots and minor injuries daily.
You'll also want to
get expert advice on proper footwear for the activity and be sure that the
footwear you choose is fitted properly to your feet.
Once you've factored
in the risks, you can actually build your exercise program. That is the focus
of our next section.
Exercise Guidelines
The following
guidelines can help you increase your activity level safely. Be sure to work with
your diabetes care team, too, so they can monitor you and provide specialized
advice for your specific situation.
Screening
First, be screened
by your doctor for any possible problems before you start any type of activity.
This exam should include a treadmill test for people with diabetes who fit
certain criteria, an eye examination for proliferative retinopathy, a urine
examination for protein, and a medical evaluation of your feet.
Low-Impact Exercise
Elliptical machines provide a great cardiovascular workout with less stress on your knees and other joints. Read Consumer Guide's elliptical machine reviews to find the right model, compare prices and purchase online.
Whatever you choose,
make sure the activities are enjoyable for you and take into account your
abilities and condition. The activities don't even have to be 'exercises'
in the traditional sense, as long as they get you moving. Square dancing,
taking your dog on long walks, riding your bike, gardening, and even walking
the golf course all count.
Vary them so you don't get bored and fall prey to easy excuses. Choose some that can be done with others and some that can be done alone; some that can be done indoors, some that can be done outdoors; some that can be done when your schedule is light, and some that can be fit in when you're strapped for time.
Type of Activity Once you've received your team's okay for exercise, you need to choose activities that fit your physical condition, lifestyle, and tastes. Many people with diabetes, especially those who have not been physically active for a while, find that easy, low-impact activities such as walking and swimming are perfect.
|
|
Time, Intensity, and Duration Begin each exercise session with a five- to ten-minute period of low-intensity warm-up activity (such as marching in place) and gentle stretching. The warm-up will prepare your heart for increased activity. The stretching will help you avoid tendon and muscle problems, which are common in people whose tendons have become brittle after years of high blood glucose levels.
After you warm up and stretch, start the aerobic portion of your activity. An aerobic activity is one that works the large muscles -- those in the legs and buttocks or arms and shoulders -- continuously for an extended period of time. In so doing, it increases your body's demand for oxygen, forcing both your breathing and heart rate to speed up. One way to determine how hard your body should work during physical activity is to use something called a target heart rate range.
To help establish your target range, you need to first determine your maximal heart rate. To calculate this number, simply subtract your age from 220. The high and low ends of your appropriate target heart rate range will be percentages of this number. For example, you might aim for the moderate intensity range, which is between 55 and 70 percent of your maximal heart rate. It is important, however, to work with your diabetes care team to determine the intensity range that is most appropriate for you. You will also want to ask for specific advice regarding how often and how long you should exercise.
|
|
During the exercise, to determine if you are working in your target range, you will need to occasionally check your heart rate. To do this, count the number of heartbeats (by feeling the pulse on the inner side of your wrist) for six seconds and add a zero to the end of that number; that's the number of times your heart is beating per minute. And that's the number that should stay in your target range during the aerobic activity.
It's always best to increase physical activity slowly and build up gradually. If you find it uncomfortable to exercise near the higher end of your target range, talk to your diabetes care team. They will probably suggest that you shoot for a lower intensity but a longer duration. As time passes, you'll be able to maintain a higher and higher level of activity for longer and longer periods of time.
Regardless of the activity you choose, you should end each workout period with ten minutes of cool-down and more gentle stretching. You want to slowly decrease the pace of your activity for several minutes rather than stop abruptly. You also want to take advantage of the fact that your muscles are warmed up to do some gentle stretching. If you try to do some extra activity every other day, you will be amazed at the difference in your glucose control. Get moving every day, and the benefits will be even greater.
Avoiding Glucose Problems During Exercise
To preempt problems with you glucose levels during exercise, there are a number of things you can do -- such as:
Plan your
activity to follow a meal so that it can help lower the increased blood glucose
level that follows eating.
Check your blood
glucose 30 minutes before and then just prior to activity. This way you can see
which direction your glucose level is heading and anticipate a low in time to
take preventive action.
If you are at
risk for hypoglycemia, plan for a possible hypoglycemic episode. Carry glucose tablets
with you; if symptoms of low blood glucose develop, stop the activity immediately
and use the fast-acting glucose.
If you manage
your diabetes with insulin, know the peak time of your insulin and plan your activities
accordingly. Avoiding the times when your insulin is peaking and at its
strongest will help you prevent hypoglycemia.
When injecting
insulin, avoid the muscle areas that you will be using during the activity. For
example, if you will be playing tennis, avoid using your racket arm and even,
perhaps, your legs for your injection at the meal prior to your game. Most
people find the abdomen or the buttocks work best before exercise.
When planning
to be extremely active, test your glucose level prior to getting started. If your
blood glucose is near normal but you have the potential to develop hypoglycemia,
you will need to eat prior to the activity. (If you take insulin, you will
either need to eat prior to the activity or lower your insulin dose.)
If your blood
glucose before the activity is more than 250 mg/dl, check your urine for ketones.
If they are present, activity will actually cause your blood glucose level to
increase. An elevated glucose level and positive ketones indicate that your
diabetes is uncontrolled and you need to contact your diabetes care team for
advice immediately.
Monitor your glucose
during exercise to see what effect activity has on you. Check it every half
hour during exercise and again when you are finished.
Be sure to drink
plenty of fluids. Sweating means you are losing fluids that need to be replaced.
Water is usually a great choice.
If, during any
activity, you ever experience shortness of breath, chest pain, or leg cramps
that go away with rest, contact your doctor immediately. These are all possible
signs of blocked arteries and require an evaluation by your doctor.
If you repeatedly
experience episodes of hypoglycemia during and/or after increased levels of
activity, you should contact your doctor and discuss the possibility of a
change in your medications.
Being active needs to be fun. Otherwise, you're much less likely to stick with an active lifestyle. Choose your activities accordingly, then go out and play at least a little every day.
Diabetes and Excercise

The more you
exercise, the less you have to worry about cardiovascular disease, being
overweight, or diabetes. All of these conditions can go hand in hand. Proper
exercise may prevent, or delay the onset of type 2 diabetes.
If you are already diabetic, exercise helps
you body to metabolize blood glucose and it helps you to keep your sugars under
control. Exercise encourages the use of blood glucose as fuel by the cells.
This well help to keep your sugars low and will allow you to eat a little bit
more of foods that have carbohydrates as you are more likely to burn up those
extra carbs when exercising.
Explore related pages
Control Your Blood Sugar Glycogone - Solve Diabetes Permanently with GLYCOGONE! Type 2 Diabetes Symptoms The Acid Alkaline Balance Natural Cures For Hypertension Type 2 Diabetes
What Are The Benefits Of Excercise to Diabetics?

Exercise helps to lower blood lipid levels.
Exercise helps the bodies ability to use glucose and decreases the amount of immunoreactive insulin you synthesize or inject.
Exercise can improve the cell's of the body to maximize the use of blood glucose.
Exercise helps to minimize the negative reactions from a heavy carbohydrate meal.
a%3A3%3A%7Bs%3A7%3A%22options%22%3Bs%3A147%3A%22d87ea5f42a14c6dc5fba93056ea4bacc%2C0-1%2C29437aa259f41fd556657fbda011329f%2C2-3%2Cbf5891a5341ba4ef178e0c5a126a9d08%2C4-5%2C7a9d2b5c8361e7074126049203b2aa83%2C6-7%22%3Bs%3A6%3A%22period%22%3Bs%3A2%3A%2260%22%3Bs%3A8%3A%22question%22%3Bs%3A37%3A%22How+Many+Days+A+Week+Do+You+Exercise%3F%22%3B%7D
How Many Days A Week Do You Exercise?
![]()
0-1
![]()
2-3
![]()
4-5
![]()
6-7
![]()
Skip voting, see results
Rebounding Exercises For Diabetes
 Rebounding
on a mini-trampoline is one of the best and safest ways to exercise for diabetics.
Rebounding
on a mini-trampoline is one of the best and safest ways to exercise for diabetics.
The
typical Mini-trampolines are about 3 feet across and 9 inches off the ground.
One of the reasons rebounding is so good for you is because of its effects on
the lymphatic system of the body. Rebounding is reported to help to increase
lymph flow by 15 to 30 times. This means that it is helping to purify the blood
and increases circulation throughout the body.
Rebounding
can help to significantly reduce the symptoms of diabetes. It is a non
strenuous exercise that can be done by nearly anyone and anywhere. Remember to
start slow and work your way up to a 30-45 minute session and just watch those
blood sugars improve.
Offered
below you will find some of the best in mini-trampolines for rebounding available.
Some come with stabilizing balance bar, and some are even foldable for easy
storage or travel.
 Airzone 38-Inch Mini Band
Airzone 38-Inch Mini Band
 Stamina InTONE Jogger wit
Stamina InTONE Jogger wit
 Non-fold Needak Trampolin
Non-fold Needak Trampolin
 Needak Platinum Edition S
Needak Platinum Edition S
Walking And Diabetes
 Getting
out and walking is a great way to shed those extra pounds, reduce your risk of type
2 diabetes, and to help you to control your blood sugars.
Getting
out and walking is a great way to shed those extra pounds, reduce your risk of type
2 diabetes, and to help you to control your blood sugars.
Walking helps to improve blood sugar control. It helps the muscles utilize blood glucose and its benefits can last for several hours, even days.
Walking helps to improve cardiovascular health. This is important because diabetics are at an increased risk of cardiovascular disease.
Walking helps with weight control. Getting out and walking on a regular basis helps to burn calories which helps to control weight and reduces the risk of other health problems.
Remember
to look out the proper fitting shoes for walking. Diabetics are at in increased
risk of ulcers on the feet which are prone to infection. Be sure to find a pair
of quality, comfortable walking shoes for your walking exercise program.
 New Balance Men's M992 Ru
New Balance Men's M992 Ru
 New Balance Men's MW644 W
New Balance Men's MW644 W
Cycling And Diabetes
 Riding
a bike is another great way to help to lose weight and manage your blood sugar levels.
Cycling is a great cardiovascular exercise that is also a good leg work out.
Riding
a bike is another great way to help to lose weight and manage your blood sugar levels.
Cycling is a great cardiovascular exercise that is also a good leg work out.
Cycling
is low impact and a perfect exercise for diabetics as you can choose your own
pace and difficulty level. If you are new to biking or have not done it in a
long time then start with just a ride down the street, or around the block.
Work your way up from there.
You
will love cycling because it is such a fun work out. You are out in nature, or
inside in the comforts of your own home on a stationary bike. Before you know
it, you will be losing those extra pounds and getting yourself back in shape
again and doing a much better job of managing your blood sugar.
When
choosing a bike, keep in mind where you will be riding, do you need a road bike,
a mountain bike, or do you prefer a stationary bike for working out at home.
![]() Schwinn Katana Road Bike
Schwinn Katana Road Bike
![]() Schwinn Laguna Sport Road
Schwinn Laguna Sport Road
 Mongoose Maneuver Men's D
Mongoose Maneuver Men's D
 Tony Hawk's Huckjam Serie
Tony Hawk's Huckjam Serie
 Schwinn 231 Recumbent Exe
Schwinn 231 Recumbent Exe
Before You Start Your Exercise Program
 On
a side note, be sure to check with your physician before starting an exercise program.
Also, be sure to keep your glucose test kit with you as your sugars are bound
to drop when working out. Remember to bring some juice or a snack in case your
sugars drop too low. I like to bring a water bottle with 1/4 juice, 3/4 water
when exercising. This provides proper fluids and just enough sugar for me to
not drop too low.
On
a side note, be sure to check with your physician before starting an exercise program.
Also, be sure to keep your glucose test kit with you as your sugars are bound
to drop when working out. Remember to bring some juice or a snack in case your
sugars drop too low. I like to bring a water bottle with 1/4 juice, 3/4 water
when exercising. This provides proper fluids and just enough sugar for me to
not drop too low.
Stem cell treatment of Diabetes mellitus type 1 & 2
Diabetes type 1
The autoimmune reaction of the body to the pancreatic beta cells in the islets of Langerhans and the resulting destruction of these beta cells, cause an immediate insuline deficiency, resulting in type 1 diabetes.
Diabetes mellitus type 1 is a degenerative disease, which is traditionally treated using insuline injections. These injections replace the missing hormone, but the complications can be far-reaching. Hyperglycemia is a common contributor to a number of complications like
- Heart and vascular diseases
- Eye and kidney complaints
- Poor vascularisation
- Damage to nerve cells (neuropathy)
- Diabetic feet
- High susceptibility for infections
- Erectile penile dysfunction
Diabetes type 2
Type 2 diabetes used to be known as maturity onset, or non-insulin dependent diabetes. Although type 2 diabetes typically affects individuals over the age of 40, today it occurs at an increasingly younger age, especially in people who have a family history of diabetes.
Diabetes mellitus type 2 is by far the most common form, affecting 85 - 90% of all people with diabetes. Experts estimate that nearly one-third of people who have type 2 diabetes don't even know it. If the condition is left uncontrolled, the consequences (like with diabetes type 1) can be life threatening.
The Xcell-Center Diabetes Mellitus treatment
Our innovative adult stem cell therapy with autologous stem cells (originating from your own body and being reimplanted) is unique in Europe and fights type 1 and type 2 diabetes at its roots, reducing hyperglycemia and consequently the abovementioned complications.
The stem cells are first collected from a patients bone marrow, extracted from the hipbone (iliac crest) then implanted back into the body days later. Prior to re-implantation of the cells, the bone marrow is processed in one of our labs, where the quantity and quality of the stem cells is also checked.
These re-injected stem cells have the potential to transform into multiple types of cells and are capable of regenerating damaged cells such as pancreatic beta cells. Our innovative stem cell treatments use the self-healing potential of each patients own body to stimulate regeneration or repair. And since the implanted cells are autologous, there is practically no chance an immune reaction will follow.
Results
In the bar graph below you can
see the results of a survey of 23 of our diabetes (type 1 and type 2) patients,
results up to January 2008. The survey was conducted one to six months after
the treatment. 
- Three out of 23 patients reported no change in use of medication or feeling of well-being after the treatment.
- Ten out of 23 patients reported a reduction of 25% - 50% of use of insulin and/or oral anti-diabetics and a perceived improvement of well-being. Their HbA1c level was the same or had improved (lowered).
- Ten out of 23 patients reported a strong improvement, with a more than 50% reduced use of insulin and/or oral anti-diabetics. No severe hypoglycemia was reported. Some patients reported a closed leg ulcer. Their HbA1c level was the same or had improved (lowered). They reported a big perceived improvement of well-being and an almost complete absence of pain.
- No patients reported a measurable or perceived deterioration of the quality of their life (regarding usage of medication, pain or feeling of well-being).
Of these 23 patients, nine
suffered from (poly)neuropathy. The following bar graph shows that one patient
felt a reduction of neuropathy, while eight patients felt a marked reduction of
their neuropathy, being almost or entirely pain-free.
Cost
The cost of the treatment depends on the method of cell application. An XCell-Center doctor will evaluate the medical records and blood work of a prospective patient to determine which application method would be most appropriate. The costs range from 7,500 to 9,000 (Euro).
| Contact |- ia legatura cu noi -| | |
| Adauga document |- pune-ti documente online -| | |
| Termeni & conditii de utilizare |- politica de cookies si de confidentialitate -| | |
| Copyright © |- 2025 - Toate drepturile rezervate -| |
 |
|||
|
|||
|
|||
Lucrari pe aceeasi tema | |||
|
| |||
|
|||
|
|
|||