
| Medicina | Medicina veterinara | Muzica | Psihologie | Retete | Sport |
Medicina
|
|
Qdidactic » sanatate & sport » medicina Chistul hidatic hepatic |
Chistul hidatic hepatic
CHISTUL HIDATIC HEPATIC
Agentul etiologic incriminat este Tenia echinococcus, care se prezinta sub 2 entitati
distincte: granulosus (da chiste hidatice hepatice sau extrahepatice), respectiv multilocularis sau alveolaris (da chist hidatic mai ales hepatic; are raspandire geografica si aspect anatomo-clinic putin mai deosebit).
A. CHISTUL HIDATIC CLASIC
= tumora chistica hepatica.
Este determinat de localizarea formei larvare a parazitului in ficat. Frecventa este direct corelata cu raspandirea obiceiului cresterii oilor cu ajutorul cainilor in conditii de igiena mai precara: Balcani, Africa de Nord, Australia, Noua Zeelanda, anumite regiuni din America de Sud.
LOCALIZARE: hepatica (80%), extrahepatica (20%); cea extrahepatica poate fi oriunde: pulmonar, renal, splenic, cardiac, suprarenal, intraabdominal, cerebral, musculatura neteda sau striata, retroocular intraorbitar, gonadal, mamar, etc.. Localizarea extrahepatica poate fi primitiva sau secundara prin diseminare (intotdeauna trebuie cautat cu atentie si un CHH).
ETIOLOGIE:
T.E.granulosus este un parazit cu dimensiunea de 5 mm - 2 cm, format din 3 portiuni: scolex (organ de fixare), gat si strobila (formata din 3-4 proglote, dintre care ultima este cea gestanta, continand ouale = embrionii hexacanti). Viermele are o dubla existenta parazitara: in stare adulta se gaseste in jejunul unor carnivore (caine, pisica, lup, vulpe, sacal), iar in stare larvara, sub forma de chist, se gaseste in viscerele unor mamifere care sunt gazde intermediare (oaie, porc, vaca, maimuta, om). Ouale eliminate din intestinul animalului parazitat pot fi ingerate de una din gazdele intermediare; ajunse in intestinul acesteia, sub actiunea sucului alcalin al primei portiuni intestinale, sunt eliberate si traverseaza peretele intestinal ajungand in circulatia portala; se opresc in ficat in 80% din cazuri (chist unic 75%, chiste multiple 25%). Se descriu un mare ciclu echinococic (gazda definitiva → mediu extern → gazda intermediara → gazda definitiva) si un mic ciclu echinococic (in corpul gazdei intermediare, prin ruperea chistului si diseminarea veziculelor proligere). Omul este o gazda intermediara accidentala si se contamineaza cel mai adesea prin manipularea cainilor.
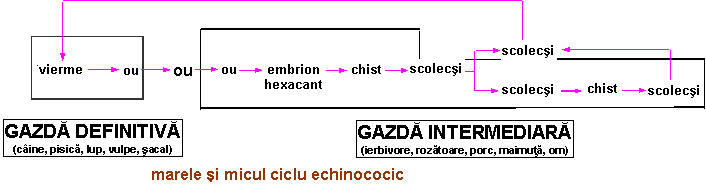
Trebuie facuta diferentiere intre chistele primitive si chistele rezultate prin insamantare secundara (micul ciclu echinococic), ca si intre chistele primare (simple) si cele secundare (multiveziculare).
Chistul primar are aspect mai mult sau mai putin sferic; la exterior prezinta membrana
dubla (cea externa este anhista si se numeste cuticula, cea interna este membrana germinativa sau proligera); in interior exista lichid hidatic clar ("lichid de stanca"), care
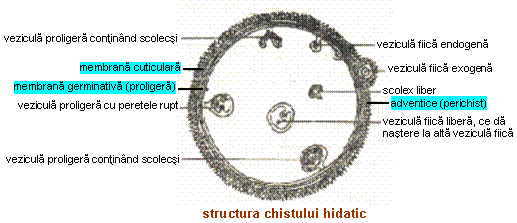
contine nisipul hidatic (scolecsi rezultati din evolutia chistului). La exterior exista parenchim hepatic care realizeaza o densificare numita perichist sau adventice (asemanator unei capsule care franeaza dezvoltarea chistului), ce reprezinta punctul critic al tratamentului chirurgical. Cu timpul membrana proligera (elementul viu al chistului) inmugureste si se poate efractiona (prin invechire sau contaminare cu continut biliar), generand fragmente care cad in interiorul cavitatii si formeaza veziculele proligere fiice. Pe masura ce chistul imbatraneste apar calcificari la nivelul peretilor (calcificarea completa semneaza moartea parazitului, dar apare in cel mult 10% din cazuri).
FIZIOPATOLOGIE
Pe masura ce chistul se dezvolta (creste in dimensiuni), disloca ramuri biliare si vasculare care se gasesc comprimate in perichist, in contact direct cu membrana germinativa (presiunea endochistica este de 6-7 ori mai mare decat presiunea endobiliara). Aceste canalicule biliare sufera in timp leziuni trofice, cu ulceratii ale peretelui si aparitie de solutii de continuitate intre sistemul biliar si spatiul virtual dintre perichist si membrana germinativa. Existenta unor micropori ai proligerei permite
comunicarea chistului cu sectorul biliar, fiind posibile schimburi a caror directie este dictata de gradientul de presiune existent intre aceste 2 compartimente: pe de o parte ajunge lichid hidatic in caile biliare, iar pe de alta parte patrunde bila in interiorul chistului.
![]()
![]() Poluarea hidatica a cailor biliare se constituie intr-o agresiune chimica si
alergica asupra arborelui biliar, manifestata cu precadere in
sectoarele cu contact mai indelungat
Poluarea hidatica a cailor biliare se constituie intr-o agresiune chimica si
alergica asupra arborelui biliar, manifestata cu precadere in
sectoarele cu contact mai indelungat ![]() (colecist colecistita
hidatica si litiaza parahidatica) si in zonele cu
activitate sfincteriana (zona cistica cisticita, zona oddiana papiloodita edematoasa). In cazul comunicarii largi a chistului cu caile biliare, devine
posibila evacuarea partiala a continutului chistic (lichid
hidatic, nisip hidatic, vezicule hidatice) in caile biliare cu
aparitia icterului obstructiv, a coledocului hidatic si a colangitei
hidatice cu infectarea consecutiva a chistului. In caile biliare se
vor gasi vezicule hidatice, iar microscopic se vor identifica
scolecsi.
(colecist colecistita
hidatica si litiaza parahidatica) si in zonele cu
activitate sfincteriana (zona cistica cisticita, zona oddiana papiloodita edematoasa). In cazul comunicarii largi a chistului cu caile biliare, devine
posibila evacuarea partiala a continutului chistic (lichid
hidatic, nisip hidatic, vezicule hidatice) in caile biliare cu
aparitia icterului obstructiv, a coledocului hidatic si a colangitei
hidatice cu infectarea consecutiva a chistului. In caile biliare se
vor gasi vezicule hidatice, iar microscopic se vor identifica
scolecsi.
Poluarea biliara a chistului hidatic determina initial fenomenul de veziculatie endogena (formare de vezicule fiice generate de membrana proligera aflata in suferinta ca urmare a agresiunii biliare), chistul umplandu-se cu vezicule fiice si nisip hidatic; ulterior se produce infectarea chistului (abces hidatic) si moartea acestuia (chisturile al caror continut este transformat biliar sunt chisturi moarte, inactive). Teoretic, un chist integru (nepoluat biliar si deci neinfectat) ar trebui sa lase in urma dupa indepartarea completa o cavitate restanta "uscata", ceea ce nu se intampla practic, cavitatea restanta fiind invadata invariabil de secretii biliare dupa cateva ore de la indepartarea chistului (exista canalicule biliare deschise in perichist care nu sunt productive atat timp cat le comprima chistul in tensiune).
In concluzie, chistul hidatic este o boala cu localizare hepatica dar cu manifestari predominant biliare, deoarece in peste 90% din cazuri chistul comunica intermitent sau permanent cu caile biliare intrahepatice.
SIMPTOMATOLOGIE
In stadiul pretumoral (chist mai mic de 2-3 cm) simptomatologia este saraca si caracterizata prin manifestari alergice intermitente (alergodermie, etc.) si sindrom dispeptic de tip biliar.
In stadiul tumoral apar diverse manifestari clinice, in functie de localizarea si dimensiunile tumorii:
- chisturile anterioare ale fetei convexe a ficatului se manifesta prin hepatomegalie
|
posibil dureroasa (distensie a capsulei Glisson), posibila palpare a chistului (daca e
periferic), la percutie se poate percepe "freamatul hidatic", iar la auscultatia asociata cu
percutie se poate percepe "vibratia hidatica";
- chisturile posterosuperioare cu evolutie toracica prezinta o simptomatologie exclusiv
toracica: dureri intercostale, tuse uscata, dispnee cu caracter intermitent; obiectiv se
constata largire a bazei hemitoracelui drept, abolirea vibratiilor vocale, frecatura
pleurala;
- chisturile fetei inferioare a ficatului sunt mai greu accesibile la examenul obiectiv; pot
da tulburari de tranzit abdominal sau de evacuare gastrica, pot mima un hidrops
vezicular sau o tumora renala;
- localizarea hilara se complica cu icter si/sau ascita;
- chisturile centrale genereaza hepatomegalie fara icter sau ascita, dar acestea pot apare
ulterior.
In stadiul complicatiilor se adauga simptomatologia specifica acestora.
DIAGNOSTIC PARACLINIC
A. Imagistic:
- Rx abdominala simpla poate arata chisturi calcificate, posibila imagine hidro-aerica
(daca a comunicat cu un organ), membrana hidatica (pluteste in lichid, variaza ca
pozitie cu respiratia); in cazul chisturilor localizate pe domul hepatic se constata
ascensionarea hemidiafragmului drept, limitarea excursiilor diafragmatice, deformari
diafragmatice (imagine "in briosa" sau in "cocoasa de dromader");
- echografie abdominala: reprezinta de multe ori punctul de plecare al evocarii
diagnosticului; arata caracterul unic sau multiplu al colectiei lichidiene, posibil cu
echogenitate neregulata (continut lichidian in care plutesc vezicule fiice); chisturile sub
2 cm scapa diagnosticului;
- CT-scanner: precizeaza topografia leziunii;
- ERCP sau colangiografie transparietohepatica: in cazul prezentei icterului pot
obiectiva cauza acestuia;
- arteriografie selectiva de trunchi celiac sau splenoportografie: inlocuite azi de
echodoppler si echografia intraoperatorie (arata raporturile cu vasele importante);
- scintigrafie hepatica cu Technetiu sau Aur: arata colectii peste 3-4 cm; este mai putin
sensibila la periferia ficatului; arata un defect de scintilatie;
- punctia diagnostica sub ghidaj echografic sau computer-tomografic: metoda riscanta
(posibile insamantari secundare sau reactii alergice); rezervata situatiilor dubitative.
B. Serobiologic:
- eozinofilie peste 6-8% (in peste 60% din cazuri);
- reactia Cassoni (IDR cu Ag hidatic): da multe reactii fals pozitive, ramane foarte mult
timp pozitiva dupa vindecare; poate da accidente anafilactice; citirea se face la 30
minute, 24 si 48 ore; reactia este pozitiva cand apare o papula eritematoasa de 1-2 cm
diametru; pozitivare precoce la toti bolnavii cu chist hidatic (sensibilizare la
substantele filtrabile din lichidul hidatic), pozitivare tardiva la cei cu chist fisurat
(sensibilizare la fractiunea nefiltrabila din lichidul hidatic);
- reactia de fixare a complementului (Weinberg-Parvu): foarte bun pentru urmarirea
postoperatorie (se negativeaza repede); da multe reactii fals pozitive;
- testul eozinofiliei provocate: eozinofilia cu 5-10% mai mica decat valorile anterioare
reactiei Cassoni la 30 de minute de la injectarea intradermica traduce starea de alergie
hidatica;
- imunoelectroforeza cu antigen hidatic: este sensibila, specifica, se inactiveaza la 2-3
ani de la vindecare; este insa scumpa;
- reactia de hemaglutinare indirecta: da reactii fals pozitive si reactie incrucisata cu
Schistosoma si alte nematode; se negativeaza foarte lent;
- testul latex: este bun pentru screeningul de masa; se negativeaza foarte lent;
- testul ELISA cu Ag hidatic: este ieftin si util in screeningul de masa (vezi Uruguay,
unde CHH e prezent la 1,20% din populatie).
COMPLICATII EVOLUTIVE
a) Mecanice:
In evolutie poate apare ruptura chistului (CHH periferic poate rupe capsula Glisson):
- in cavitatea peritoneala, cu producere de hidatidoperitonita si insamantare secundara;
deversarea de lichid hidatic in cavitatea peritoneala are puternic efect alergizant,
existand mare risc de soc anafilactic; daca alaturi de elemente hidatice se gaseste si bila
este vorba de coleperitonita hidatica; in unele cazuri duce la formare de colectii
peritoneale hidatice inchistate;
- in cavitatea pleurala, cu formare de hidatidopleurezie;
- in cavitatea pericardica, cu fenomene de tamponada cardiaca;
- in tubul digestiv, cu hidatidenterie (eliminarea elementelor hidatice in scaun);
- in bazinetul renal, cu hidatidurie;
- in plaman si apoi in bronhii, cu pneumonie si vomica hidatica;
- in VCI.
Prin cresterea progresiva in volum a chistului pot apare fenomene compresive pe organele din vecinatate (chistul hidatic are o crestere lenta, atingand 3 cm la 6 luni de la insertia sa hepatica si 10-20 cm in 10-15 ani, moment cand este obisnuit intalnit in clinica).
b) Septice:
- infectarea chistului secundara procesului de fisurare, cu ingrosarea progresiva a
perichistului;
- supuratia chistului, cu simptomatologie de abces hepatic.
c) Biliare:
- fisurarea chistului cu aparitia de comunicari bilio-chistice; initial exista o circulatie a
bilei spre cavitatea chistului, cu colorare bilioasa a lichidului hidatic; ulterior sensul se
inverseaza, materialul hidatic ajungand in caile biliare si producand icter pasager,
papiloodita stenozanta data de pasajul repetat; prin staza biliara poate rezulta colangita,
cu infectarea secundara a chistului;
- ruptura chistului in caile biliare, manifestata prin dureri violente, icter mecanic brutal
instalat si foarte posibil stare de soc anafilactic;
- diskinezii biliare consecutive modificarilor de pozitie ale veziculei biliare si modifica-
rilor de dinamica generate si de un factor alergic reprezentat de resorbtia albuminei si
polizaharidelor din lichidul hidatic cu rol hiperergic asupra motilitatii cailor biliare
extrahepatice;
- litiaza biliara, care poate apare in 3 circumstante: litiaza biliara secundara prezentei
continutului hidatic in caile biliare (nuclei pentru litogeneza - Juvara), litiaza biliara
parahidatica (modificari inflamatorii si diskinetice ale VB) si litiaza biliara
posthidatica (aparuta in cavitatea restanta dupa indepartarea chistului hidatic);
- colecistita acuta de origine hidatica.
d) Ciroza hepatica: apare prin staza biliara, sangvina si factori alergici.
e) Hipertensiunea portala: mecanism presinusoidal, intrahepatic sau postsinusoidal.
DIAGNOSTIC DIFERENTIAL
Este in principal echografic si se face in contextul clinic si paraclinic general cu:
- chistadenom si chistadenocarcinom hepatic;
- hematoame intrahepatice;
- chisturi seroase neparazitare;
- metastaze transformate chistic;
- abces hepatic.
TRATAMENT
Este obligatoriu chirurgical, dar exista si un tratament medical care precede interventia.
Tratamentul medicamentos e aplicat in ultimii 10-15 ani si consta in administrarea de:
- preparate imidazolice: Mebendazol (initial), Albendazol (actual) in doza de 10
mg/kgc/zi, in 2 prize (este paraziticid), administrat in ultima luna dinaintea interventiei
chirurgicale;
- chinolone: Praxitel (Praxiquantel) 50 mg/kgc/zi (scade riscul de diseminare intra-
operatorie), administrat in ultimele 2 saptamani inaintea interventiei chirurgicale.
Drenajul percutan sub control echografic sau CT este acompaniat de riscuri mari (abcese subfrenice, supuratii ale chistului, abces hepatic al cavitatii restante, insamantari peritoneale, coleperitoneu, hemoragii intrahepatice si peritoneale, hemobilie, colangita)
![]() s-a renuntat la el.
s-a renuntat la el.
TRATAMENTUL CHIRURGICAL (de electie) are urmatoarele obiective:
![]()
= timpul hepatic;
- indepartarea chistului
- tratamentul cavitatii restante
- tratamentul complicatiilor biliare = timpul biliar.
Este esentiala obtinerea unei bune vizualizari a chistului, prin laparotomie cu frenotomie sau chiar toracotomie atunci cand se impune; se recomanda incizie subcostala, posibil prelungita si la stanga, sau incizie "in stea de Mercedes", cu folosirea departatoarelor care ridica coastele; ficatul este mobilizat prin sectionarea ligamentului falciform si a ligamentelor triunghiulare.
A. Timpul hepatic consta in urmatoarele tipuri de interventii chirurgicale:
1. Hepatectomie reglata: consta in exereza segmentului sau segmentelor hepatice in care se afla chistul si realizeaza atat indepartarea chistului (impreuna cu perichistul) cat si tratamentul cavitatii restante. Indicatie restransa la situatiile in care nu se sacrifica segmente de parenchim hepatic indemne: chisturile lobului hepatic stang si chisturile segmentelor anterioare (V si VI) ale lobului drept. In caz de chist gigant care a distrus complet unul din lobii hepatici se realizeaza lobectomie (dreapta sau stanga). Exereza segmentului VIII sacrifica deseori vena suprahepatica dreapta determinand si exereza segmentelor V, VI si VII (dreneaza venos in acelasi trunchi suprahepatic), de aceea este evitata in cazul chisturilor localizate in segmentul VIII. Plaga hepatica care rezulta poate fi inchisa cu drenaj extern sau abandonata in peritoneu cu drenaj de vecinatate.
2. Perichistectomie totala (ideala): consta in exereza chistului in bloc impreuna cu perichistul si realizeaza atat indepartarea chistului cat si tratamentul cavitatii restante. Este tehnica rezervata chisturilor plasate doar in segmentele anterioare ale ficatului si care au perichistul intens sclerozat sau calcificat (decelare mai usoara).
![]() Hepatectomia reglata si perichistectomia
ideala sunt metode radicale. Chisturile posterioare localizate in lobul
drept, chisturile centrale (IV posterior, V posterior) si cele din
vecinatatea cavohepatica (II,I) fac riscante interventiile
radicale (risc vascular deosebit)
in aceste situatii se opteaza pentru operatii
conservatoare.
Hepatectomia reglata si perichistectomia
ideala sunt metode radicale. Chisturile posterioare localizate in lobul
drept, chisturile centrale (IV posterior, V posterior) si cele din
vecinatatea cavohepatica (II,I) fac riscante interventiile
radicale (risc vascular deosebit)
in aceste situatii se opteaza pentru operatii
conservatoare.
3. Operatii conservatoare: indeparteaza parazitul, dar lasa pe loc o cavitate restanta.
Presupun urmatoarea secventa de gesturi terapeutice:
a) neutralizarea (inactivarea) parazitului: are ca scop prevenirea insamantarii secundare
si consta in introducerea prin punctie in cavitatea chistului, dupa izolarea riguroasa a
campului operator, a unei substante hidaticide (solutie salina hipertona, formol 4-5%,
solutie de AgNO3 0,5% preparata extemporaneu, sau H2O2), dupa care se asteapta 10-
15 minute; in realitate este aproape imposibila distrugerea fertilitatii parazitului prin
administrarea de substante caustice sau hipertone, acestea ramanand prea putin timp in
contact cu parazitul si, prin necroza de coagulare a membranei proligere pe care o
produc, nepenetrand in cavitatea veziculelor fiice sau in interiorul capsulelor proligere;
de aceea trebuie ca in momentul indepartarii parazitului sa se ia masuri de prevedere
care sa impiedice scurgerea de lichid hidatic in cavitatea peritoneala;
b) indepartarea parazitului: presupune indepartarea chistului in totalitatea sa, inclusiv a
membranei proligere, folosind trocare speciale cu care se punctioneaza perichistul si
chistul, cu aspirarea intregului continut hidatic si toaleta atenta a cavitatii restante
limitate numai la perichist, pentru a nu ramane resturi de membrana proligera sau
vezicule fiice (se largeste incizia cavitatii chistului si se indeparteaza tot continutul cu
lingura si cu aspiratorul); apoi se face examen atent al perichistului pentru a descoperi
eventuale chisturi multiple sau comunicari cu caile biliare (daca se vad trebuie suturate
cu fire "in X", insa nu intotdeauna pot fi identificate intraoperator);
c) tratamentul cavitatii restante hepatice (atitudinea fata de perichist): reprezinta
momentul delicat al operatiei, aproximativ 25% din reinterventiile dupa chist hidatic
operat datorandu-se complicatiilor cavitatii restante (fistule biliare externe, abcese
subfrenice, abcese hepatice, coleperitoneu, etc.); recurge la una din urmatoarele tehnici
chirurgicale conservatoare:
- drenajul extern al cavitatii restante: drenajul clasic (marsupializare) favorizeaza
formarea de abcese ale cavitatii restante, abcese subfrenice si fistule biliare externe,
motiv pentru care se prefera drenajul transomfalic imaginat si introdus de D.Burlui
(realizat pe calea ligamentului rotund hepatic repermeabilizat, asigura etanseitatea
circuitului, putand fi mentinut confortabil 28 zile - 3 luni, timp in care poate fi
controlata diminuarea si disparitia cavitatii restante prin controale periodice cu
substanta de contrast, ca si efectuarea de spalaturi endocavitare sau administrari
locale de solutii antibiotice); exista si posibilitatea drenajului bipolar al cavitatii
restante (drenaj extern + drenaj biliar de tip Kehr cu un brat trecut daca e posibil pana
la nivelul fistulei biliocavitare), eventual exteriorizat in maniera Burlui;
- perichistectomie partiala (dezoperculare Lagrot): se rezeca o parte din perichist,
reducandu-se astfel volumul cavitatii restante; cavitatea rezultata poate fi micsorata si
mai mult prin insailarea unor fire endocavitare de apropiere cu plasarea unui tub
de dren ("tunelizare" pe tub de dren), sau prin plombaj epiploic (in cavitatile cu perete
rigid) ; se prefera inchiderea etansa a cavitatii restante cu drenare extraperitoneala,
deoarece altfel exista risc de complicatii postoperatorii reprezentate de abcese
subfrenice sau ale cavitatii restante si fistule biliare externe;
- anastomoza perichistodigestiva: este rezervata chisturilor marginale situate in
segmentele anterioare hepatice la bolnavi care nu ar suporta o interventie mai ampla de
tip radical; se realizeaza cu stomacul sau cu jejunul (pe ansa in Y à la Roux, sau in W
unii evita anastomoza cu stomacul, datorita riscului sangerarii cavitare ca urmare a
digestiei acidopeptice a perichistului; este bine a asocia un drenaj extern temporar
transomfalic al cavitatii (permite efectuarea de lavaje cavitare si administrarea locala
de antibiotice).
Atitudinea chirurgicala fata de perichist depinde de urmatorii factori:
- factori care determina mentinerea cavitatii restante: rigiditatea perichistului, secretii
bilio-sangvine purulente, jena in tranzitul biliar, scleroza parenchimului hepatic
inconjurator, ciroza parahidatica;
- factori ce favorizeaza suprimarea cavitatii reziduale: supletea parenchimului
inconjurator, supletea perichistului, uscarea cavitatii reziduale (ligatura canalelor
biliare comunicante, drenajul intern sau extern al cavitatii, asigurarea libertatii CBP).
B. Timpul biliar:
Daca nu sunt semne clinice sau echografice care sa indice un obstacol hidatic in CBP, interventia chirurgicala nu prevede gesturi biliare, cu exceptia colecistectomiei care se efectueaza de principiu datorita patologiei veziculare frecvent asociate (90% din chisturi sunt comunicante cu caile biliare). Se recomanda efectuarea consecutiva a unei colangiografii transcistice pentru punerea in evidenta a unei eventuale fistule chistobiliare ignorate si vizualizarea starii cailor biliare extrahepatice.
Daca sunt semne evidente de participare coledociana (icter, angiocolita, colecistita acuta), timpul biliar continua cu dezobstructia coledociana (coledocotomie, preferabil completata prin coledocoscopie care sa evidentieze starea regiunii oddiene) si restabilirea unui bun flux biliodigestiv (drenaj biliar extern temporar tip Kehr, sfincterotomie oddiana sau anastomoza bilio-digestiva).
Endoscopia digestiva nu are indicatie in terapia chistului hidatic hepatic deoarece timpul biliar al interventiei se desfasoara cu ocazia laparotomiei; s-au efectuat tentative de tratament prin chirurgie laparoscopica, dar aceasta cale expune la complicatii datorita insuficientei ei, motiv pentru care a fost abandonata.
B. CHISTUL HIDATIC DAT DE T.E.MULTILOCULARIS
Intalnit mai ales in Elvetia, Bavaria, Japonia, Coreea, Rusia, Muntii Stancosi (este numit si "forma tirolo-bavareza"). Anatomopatologic se prezinta ca un conglomerat de chisturi hepatice (asemanator unui fagure), cu continut gelatinos si membrana mai subtire. Este mult mai agresiv, cu dezvoltare foarte rapida si distructie masiva de parenchim hepatic, generand un prognostic prost (in general deces in 5 ani de la diagnostic). Se manifesta clinic prin icter mecanic, hepatomegalie dura si splenomegalie; impresioneaza mentinerea nealterata indelungata a starii generale, absenta ascitei si a tulburarilor digestive. Tratamentul consta in rezectie hepatica deoarece peretele hepatic nu e regulat afectat.
| Contact |- ia legatura cu noi -| | |
| Adauga document |- pune-ti documente online -| | |
| Termeni & conditii de utilizare |- politica de cookies si de confidentialitate -| | |
| Copyright © |- 2025 - Toate drepturile rezervate -| |
|
|
|||
|
|||
|
|||
Esee pe aceeasi tema | |||
|
| |||
|
|||
|
|
|||








